 දියවැඩියා රෝගය ළමා කාලයේ දී වැඩි වැඩියෙන් හඳුනාගෙන ඇති අතර නිදන්ගත ළමා රෝග අතර රෝගීන්ගේ සංඛ්යාතයේ දෙවන ස්ථානයේ සිටී.
දියවැඩියා රෝගය ළමා කාලයේ දී වැඩි වැඩියෙන් හඳුනාගෙන ඇති අතර නිදන්ගත ළමා රෝග අතර රෝගීන්ගේ සංඛ්යාතයේ දෙවන ස්ථානයේ සිටී.
මෙම සංජානනීය හා සුව කළ නොහැකි ව්යාධිවේදය දුර්වල කාබෝහයිඩ්රේට් පරිවෘත්තීය නිසා ඇති වන අතර රුධිර ප්ලාස්මා හි සීනි සාන්ද්රණය වැඩි වීම මගින් සංලක්ෂිත වේ.
කුඩා රෝගියෙකුගේ සෞඛ්යය සහ බරපතල සංකූලතා ඇතිවීමේ සම්භාවිතාව කාලෝචිත රෝග විනිශ්චය සහ ප්රතිකාර මත රඳා පවතී.
රෝග වර්ගීකරණය
රෝගයේ ව්යාධිජනකය වන්නේ අවයවවල සෛල තුළට ග්ලූකෝස් අවශෝෂණය කර ගැනීමේ අපහසුතාවයයි. එය රුධිරයේ සමුච්චය වීමට හේතු වේ. මෙය සිදුවිය හැක්කේ ඉන්සියුලින් ප්රමාණවත් ලෙස සංස්ලේෂණය කිරීම නිසා හෝ සෛලීය ප්රතිග්රාහක හෝමෝනයට ඇති සංවේදීතාව නැති වූ විට ය.
රෝගයේ වර්ධනයේ යාන්ත්රණයේ වෙනස්කම් මත පදනම්ව, දියවැඩියා රෝගය වර්ග කිහිපයකට බෙදා ඇත:
- පළමු වර්ගයේ දියවැඩියාව යනු ඉන්සියුලින් මත යැපෙන දියවැඩියාවයි.
 ඉන්සියුලින් නිෂ්පාදනය සඳහා වගකිව යුතු අග්න්යාශයික පටක විනාශ කිරීමේ ප්රති as ලයක් ලෙස එය වර්ධනය වේ. එහි ප්රති As ලයක් ලෙස හෝමෝනය ප්රමාණවත් නොවීම සහ රුධිර ප්ලාස්මාවේ ග්ලූකෝස් මට්ටම වැඩි වීමට පටන් ගනී. පළමු වර්ගයේ දියවැඩියාව සංජානනීය රෝගයක් වන අතර එය ප්රධාන වශයෙන් උපතේ සිට වයස අවුරුදු 12 දක්වා ළමුන් හා නව යොවුන් වියේ දී හඳුනා ගැනේ.
ඉන්සියුලින් නිෂ්පාදනය සඳහා වගකිව යුතු අග්න්යාශයික පටක විනාශ කිරීමේ ප්රති as ලයක් ලෙස එය වර්ධනය වේ. එහි ප්රති As ලයක් ලෙස හෝමෝනය ප්රමාණවත් නොවීම සහ රුධිර ප්ලාස්මාවේ ග්ලූකෝස් මට්ටම වැඩි වීමට පටන් ගනී. පළමු වර්ගයේ දියවැඩියාව සංජානනීය රෝගයක් වන අතර එය ප්රධාන වශයෙන් උපතේ සිට වයස අවුරුදු 12 දක්වා ළමුන් හා නව යොවුන් වියේ දී හඳුනා ගැනේ. - දෙවන වර්ගයේ දියවැඩියාව යනු ඉන්සියුලින් ස්වාධීන ව්යාධි විද්යාවකි. මෙම අවස්ථාවේ දී, ඉන්සියුලින් හිඟයක් නැත, නමුත් සෛල හෝමෝනයට ප්රතිශක්තිකරණය ලබා දෙන අතර පටක වල ග්ලූකෝස් අවශෝෂණය කර ගැනීම දුෂ්කර ය. එය ශරීරයේ සීනි වැඩි වීමට ද හේතු වේ. ළමා කාලයේ දෙවන වර්ගයේ දියවැඩියාව ප්රායෝගිකව හඳුනාගෙන නොමැති අතර ජීවිත කාලය පුරාම වර්ධනය වේ. අවුරුදු 35-40 ට වඩා වැඩිහිටි රෝගීන් මෙම රෝගයට ගොදුරු වේ.
ව්යාධි විද්යාව පා course මාලාවේ බරපතලකම අනුව වර්ගීකරණය කර ඇත:
- අංශක 1 - ස්ථායී ප්ලාස්මා සීනි මට්ටම 8 mmol / l නොඉක්මවන මෘදු ස්වරූපයකි;
- අංශක 2 - දිවා කාලයේදී ග්ලූකෝස් වෙනස් වීම සහ සාන්ද්රණය 14 mmol / l කරා ළඟා වීම;
- 3 ශ්රේණිය - 14 mmol / L ට වඩා ග්ලූකෝස් මට්ටම ඉහළ යාම සමඟ දරුණු ස්වරූපයකි.
ප්රතිකාර සඳහා ප්රතිචාර වශයෙන්, දියවැඩියාව අදියරවලට වෙනස් වේ:
- වන්දි අවධිය - චිකිත්සාවේ පසුබිමට එරෙහිව, සීනි දර්ශක අවසර ලත් මට්ටමින් පවත්වා ගෙන යනු ලැබේ;
- subcompensation අවධිය - ප්රතිකාරයේ ප්රති gl ලයක් ලෙස ග්ලූකෝස් සුළු ප්රමාණයක්;
- විසංයෝජන අවධිය - අඛණ්ඩ චිකිත්සාවට ශරීරය ප්රතිචාර නොදක්වන අතර සීනි අගයන් සැලකිය යුතු ලෙස ඉක්මවා ඇත.
ව්යාධි විද්යාවේ හේතු
ව්යාධි විද්යාව අනුව රෝගයේ හේතු වෙනස් වේ.
එබැවින්, ඉන්සියුලින් මත යැපෙන ආකෘතියක් වර්ධනය වීමට හේතු වන කරුණු:
- අග්න්යාශයේ ව්යාධි විද්යාව;

- දිගු ආතතිය;
- අලුත උපන් දරුවන් තුළ කෘතිම පෝෂණය;
- වෛරස් රෝග;
- විෂ සහිත දරුණු විෂ වීම;
- අග්න්යාශයේ සංජානන අක්රමිකතා.
දෙවන වර්ගයේ දියවැඩියාව එවැනි සාධක නිසා වර්ධනය වේ:
- ජානමය නැඹුරුතාවයක්;
- විවිධ තරබාරුකම;
- මුල් ගැබ් ගැනීම
- උදාසීන ජීවන රටාව;
- ආහාර ගැනීමේ අක්රමිකතා;
- හෝමෝන අඩංගු taking ෂධ ගැනීම;
- වැඩිවිය පැමිණීම;
- අන්තරාසර්ග පද්ධති රෝග.
බොහෝ අවස්ථාවන්හීදී, ළමුන් තුළ දියවැඩියාව ඇතිවීම වැළැක්විය නොහැක, එය වැඩිහිටියන්ට කළ හැකි පරිදි, ජීවිතයෙන් කාබෝහයිඩ්රේට් පරිවෘත්තීය උල්ලං violation නය කිරීමක් ඇති කළ හැකි සාධක හැර.
ළමුන් තුළ දියවැඩියාවේ රෝග ලක්ෂණ
අලුත උපන් බිළිඳකුගේ ව්යාධි සායනය පහත රෝග ලක්ෂණ වලින් සංලක්ෂිත වේ:
- පැහැදිලි කළ නොහැකි බර අඩු වීම;
- නිතර මුත්රා කිරීම සහ මුත්රා විශාල ප්රමාණයක් මුදා හැරීම;
- දැඩි පිපාසය;
- සැහැල්ලු හා විනිවිද පෙනෙන මුත්රා;
- අධික ආහාර රුචිය;
- ඩයපර් කුෂ් to යට නැඹුරු වීම සහ විස් cess ෝටක පෙනුම;
- යට ඇඳුම් සහ ඩයපර් මත පිෂ් spot මය ලප පෙනුම;
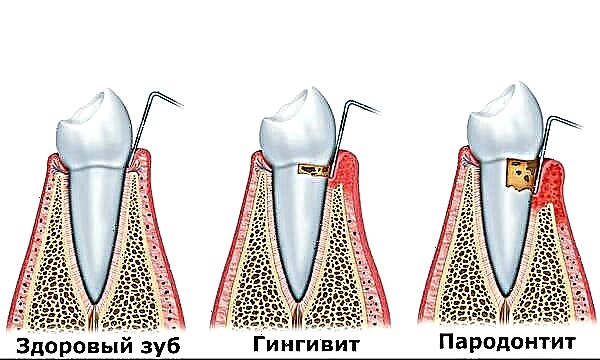
- විදුරුමස් රෝග;
- උදාසීනකම සහ කඳුළු;
- වෛරස් හා බෝවන රෝග සඳහා ඉහළ අවදානමක්.
වැඩිහිටි වියේදී, ඔබට එවැනි සං signs ා කෙරෙහි අවධානය යොමු කළ හැකිය:
- තෙහෙට්ටුව;
- දුර්වල කාර්ය සාධනය සහ පාසල් කාර්ය සාධනය;
- දෘශ්ය තීව්රතාව අඩුවීම;
- දිවා කාලයේ නිදිමත සහ නින්ද නොයාම;
- වියළි සම සහ මුඛ ශ්ලේෂ්මල පටල;
- කැසීම පිළිබඳ හැඟීමක පෙනුම;
- දහඩිය වැඩි කිරීම;
- බර වැඩිවීම;
- නුරුස්නා බව;
- දිලීර හා බැක්ටීරියා ආසාදන වලට ගොදුරු වීමේ හැකියාව.
දරුවා පරෙස්සමින් අධීක්ෂණය කිරීමෙන් ඔබට පළමු භයානක රෝග ලක්ෂණ කාලෝචිත ලෙස හඳුනා ගැනීමටත්, රෝගය ඇතිවීමේ මුල් අවධියේදී රෝග විනිශ්චය කිරීමටත් ඉඩ සැලසේ. කාලෝචිත ප්රතිකාර ආරම්භ කිරීම සංකූලතා වර්ධනය වීම වැළැක්වීමට සහ කුඩා රෝගියාගේ යහපැවැත්ම පවත්වා ගැනීමට උපකාරී වේ.
සීනි රෝගයට හේතු සහ රෝග ලක්ෂණ පිළිබඳව වෛද්ය කොමරොව්ස්කිගේ වීඩියෝව:
සංකූලතා
රුධිරයේ සීනි වැඩි වීම සාන්ද්රණය උග්ර හා නිදන්ගත සංකූලතා වර්ධනය වීමට හේතු වේ. දින කිහිපයක් සහ පැය කිහිපයක් ඇතුළත උග්ර ප්රතිවිපාක ඇති වන අතර මේ අවස්ථාවේ දී හදිසි වෛද්ය ආධාර අවශ්ය වේ. එසේ නොවුවහොත් මරණ අවදානම වැඩි වේ.
මෙම සංකූලතා වලට පහත දැක්වෙන ව්යාධි තත්වයන් ඇතුළත් වේ:
- හයිපර්ග්ලයිසිමියාව - ග්ලූකෝස් මට්ටම තියුනු ලෙස වැඩිවීම නිසා සිදු වේ. වේගයෙන් මුත්රා කිරීම සහ සොයාගත නොහැකි පිපාසය නිරීක්ෂණය කෙරේ. ළමයා උදාසීන හා මනෝභාවයට පත්වේ. වමනය පිළිබඳ ප්රහාර තිබේ, දුර්වලතාවය වර්ධනය වේ. දරුවා හිසරදයක් ගැන පැමිණිලි කරයි. අනාගතයේදී ස්පන්දනය වේගවත් වන අතර පීඩනය ඉහළ යයි. නියමිත වේලාවට උපකාර ලබා නොදුනහොත්, පූර්වගාමී තත්වයක් වර්ධනය වේ, එවිට සවි ness ානකත්වය නැති වී කෝමා තත්වයක් ඇති වේ.
- Ketoacidotic කෝමා යනු භයානක තත්වයක් වන අතර පීඩනය අඩුවීම සහ උදර වේදනාවද ඇති වේ. දරුවාගේ මුහුණ රතු පැහැයට හැරේ, දිව රාස්ප්බෙරි බවට පත් වන අතර white න සුදු පැහැති ආලේපයකින් ආවරණය වේ. මුඛයෙන් ඇසිටෝන් ගන්ධයක් දිස්වන අතර දරුවා ඉක්මනින් දුර්වල වේ. කථනය දුෂ්කර ය, breathing ෝෂාකාරී හුස්ම ගැනීම පෙනේ. වි cious ානය වලාකුළු බවට පත්වන අතර ක්ලාන්තය ඇති වේ.
- හයිපොග්ලිසිමික් කෝමා - ප්ලාස්මා සීනි සාන්ද්රණයේ සැලකිය යුතු අඩුවීමක් හයිපොග්ලිසිමියා රෝගයට හේතුවයි. දරුවාගේ චිත්තවේගීය තත්වය අස්ථායි. ඔහු උදාසීන හා උදාසීන බවට පත්වේ. කුසගින්න සහ පිපාසය වැඩි වේ. සම තෙතමනය බවට පත්වේ, ශිෂ්යයන් දෙගුණ තෙගුණ වේ, දුර්වලතාවය වර්ධනය වේ. රෝගියාට මිහිරි යුෂ හෝ චොකලට් කැබැල්ලක් ලබා දීමෙන් වහාම ගිලන් රථයක් අමතන්න. එසේ නොවුවහොත් පූර්වගාමී තත්වයක් වර්ධනය වන අතර දරුවාට සිහිය නැති වේ.
ඉහළ ග්ලූකෝස් මට්ටම රුධිරයේ සංයුතිය හා ගුණාංග වෙනස් කරන අතර රුධිර සංසරණ ආබාධ ඇති කරයි. ඔක්සිජන් සාගින්නෙන් පෙළෙන විට ශරීරයේ අභ්යන්තර පද්ධතියට බලපෑම් ඇති වන අතර අවයවවල ක්රියාකාරී හැකියාව අඩු වේ.
එවැනි ව්යාධි වෙනස්කම් දිගු කාලයක් තිස්සේ වර්ධනය වන නමුත් කෝමා තත්වයට වඩා අඩු භයානක සංකූලතා නොවේ.
බොහෝ විට දියවැඩියාවේ පසුබිමට එරෙහිව, පහත සඳහන් රෝග ඇතිවේ:
- නෙෆ්රොෆති යනු වකුගඩු ආබාධයක් වන අතර එය වකුගඩු අකර්මණ්යතාවයට හේතු වේ. රෝගියාගේ ජීවිතයට තර්ජනයක් වන හා බලපෑමට ලක් වූ ඉන්ද්රිය බද්ධ කිරීම අවශ්ය වන භයානක සංකූලතාවයක්.
- එන්සෙෆලෝපති
 - චිත්තවේගීය අස්ථාවරත්වය හා කාලෝචිත ප්රතිකාර නොමැතිව මානසික ආබාධවලට තුඩු දෙයි.
- චිත්තවේගීය අස්ථාවරත්වය හා කාලෝචිත ප්රතිකාර නොමැතිව මානසික ආබාධවලට තුඩු දෙයි. - අක්ෂි රෝග - ඇස්වල ස්නායු අවසානය හා රුධිර නාල වලට හානි කරයි, එමඟින් ඇසේ සුද, ස්ට්රබිස්මස් සහ දෘශ්යාබාධිත වේ. ප්රධාන අන්තරාය වන්නේ දෘෂ්ටි විතානයේ ඉහළ සම්භාවිතාවය, එය අන්ධභාවයට හේතු වේ.
- ආතරෝපති - සංකූලතාවක ප්රති the ලයක් ලෙස සන්ධිවල සංචලතාව දුර්වල වන අතර උච්චාරණ වේදනා සින්ඩ්රෝමය ඇතිවේ.
- ස්නායු රෝග - මේ අවස්ථාවේ දී ස්නායු පද්ධතිය දුක් විඳිනවා. කකුල් වල වේදනාව හා හිරිවැටීම, අත් පා වල සංවේදීතාව අඩුවීම නිරීක්ෂණය කළ හැකිය. ආහාර ජීර්ණ හා හෘද වාහිනී පද්ධතියේ ආබාධ ඇතිවේ.
සංකූලතා ඇතිවීමේ සම්භාවිතාව සහ ප්රතිවිපාකවල බරපතලකම රඳා පවතින්නේ දියවැඩියාවට ප්රතිකාර කරන්නේද යන්න සහ ප්රතිකාරය කෙතරම් හොඳින් තෝරාගෙන තිබේද යන්න මතය. ශරීරයේ අතිරික්ත ග්ලූකෝස් වලට වන්දි ලබා දෙන තරමට, අභ්යන්තර අවයව වලට සිදුවන හානිය අවම කිරීම සහ කෝමා වර්ධනය වීම වැළැක්වීම වැඩි වේ.
රෝග නිර්ණය
ළමුන් තුළ දියවැඩියාව හඳුනා ගැනීමේ ආරම්භක අවධියේ දැනටමත් හෙද ක්රියාවලිය ඉතා වැදගත් වේ.
රෝගයට හේතු විය හැකි හේතු පිළිබඳ පැහැදිලි චිත්රයක් නිර්මාණය කිරීම සඳහා අවශ්ය දත්ත එක්රැස් කිරීමට හෙදිය සහාය වන අතර, කුඩා රෝගියා රසායනාගාර හා උපකරණ අධ්යයනය සඳහා සූදානම් කිරීමට සහභාගී වන අතර රෝහලක සහ නිවසේදී චිකිත්සාව අතරතුර හෙද සේවය සපයයි.
හෙද හෙදියන් දෙමව්පියන්ගෙන් දරුවාගේ අනුකූල සහ පෙර රෝගාබාධ, ඔවුන් තුළ දියවැඩියාව ඇති බව හෝ ඊළඟ in ාතියා ගැන සොයා ගනී. පැමිණිලි, දරුවාගේ දෛනික චර්යාවේ ලක්ෂණ සහ ඔහුගේ පෝෂණය ගැන ඔහු ඉගෙන ගනී. එය රෝගියාගේ ශරීරය පරීක්ෂා කරයි, සම සහ විදුරුමස් වල තත්වය තක්සේරු කරයි, පීඩනය සහ බර මැනීම.
ඊළඟ පියවර වන්නේ රෝග විනිශ්චය පරීක්ෂණ පැවැත්වීමයි:
- මුත්රා සහ රුධිරය පිළිබඳ සාමාන්ය සායනික විශ්ලේෂණය.
- සීනි සඳහා රුධිර පරීක්ෂාව. 5.5 mmol / L ඉක්මවා යාම රෝග විනිශ්චය සනාථ කරයි.
- ග්ලූකෝස් ඉවසීමේ පරීක්ෂණය. රෝගියාට ග්ලූකෝස් ද්රාවණයක් ලබා දීමෙන් පසු හිස් බඩක් හා පැය කිහිපයකට රුධිර පරීක්ෂණ දෙකක් සිදු කෙරේ. 11 mmol / L ට වැඩි සීනි මට්ටම දියවැඩියාව පෙන්නුම් කරයි.
- ඉන්සියුලින් සහ ග්ලයිකෝසිලේටඩ් හිමොග්ලොබින් සඳහා රුධිර පරීක්ෂණයක්. ඉහළ ඉන්සියුලින් අනුපාතයක් පෙන්නුම් කරන්නේ රෝග වර්ග 2 ක් ඇතිවීමයි.
- අග්න්යාශයේ අල්ට්රා සවුන්ඩ් පරීක්ෂණය. ඉන්ද්රියයේ තත්වය තක්සේරු කිරීමට සහ ග්රන්ථියේ හානියට පත් ප්රදේශ හඳුනා ගැනීමට ඔබට ඉඩ සලසයි.

අග්න්යාශයේ විනාශය පිළිබඳ දත්ත සමඟ එක්ව රුධිරයේ ඉන්සියුලින්, ටයිරොසීන් පොස්පේටේස් හෝ ග්ලූටමේට් ඩෙකර්බොක්සිලේස් වලට ප්රතිදේහ තිබීම පළමු වර්ගයේ දියවැඩියාව සනාථ කරයි.
චිකිත්සාව
ළමුන් තුළ දියවැඩියාව සඳහා සායනික නිර්දේශයන් රෝග විනිශ්චය වර්ගය මත රඳා පවතී.
වැදගත් ප්රතිකාර කරුණු:
- drug ෂධ චිකිත්සාව;
- ආහාර ආහාර;
- ශාරීරික ක්රියාකාරකම් වැඩි කිරීම;
- භෞත චිකිත්සාව.
 පළමු වර්ගයේ ව්යාධි විද්යාව සමඟ, ඉන්සියුලින් චිකිත්සාව චිකිත්සාවේ පදනම වේ. ඉන්සියුලින් සිරින්ජයක් හෝ පොම්පයක් මගින් සමට එන්නත් කරනු ලැබේ. සම ඇල්කොහොල් අඩංගු පිළියෙල කිරීමකින් පෙර පිරිසිදු කර ඇත.
පළමු වර්ගයේ ව්යාධි විද්යාව සමඟ, ඉන්සියුලින් චිකිත්සාව චිකිත්සාවේ පදනම වේ. ඉන්සියුලින් සිරින්ජයක් හෝ පොම්පයක් මගින් සමට එන්නත් කරනු ලැබේ. සම ඇල්කොහොල් අඩංගු පිළියෙල කිරීමකින් පෙර පිරිසිදු කර ඇත.
හෝමෝනය සෙමෙන් පරිපාලනය කළ යුතු අතර ඉන්ජෙක්ෂන් අඩවිය විකල්පයක් ලෙස ගත යුතු අතර ශරීරයේ එකම ප්රදේශයට නොපැමිණේ.
උදරයේ, පෙකණි කලාපයේ, කලවා, නළල සහ උරහිස් තලයෙහි එන්නත් කළ හැකිය.
වෛද්යවරයා දිනපතා එන්නත් කරන මාත්රාව හා සංඛ්යාව ගණනය කරන අතර ඉන්සියුලින් පරිපාලනය සඳහා වන කාලසටහන දැඩි ලෙස නිරීක්ෂණය කළ යුතුය.
මීට අමතරව, එවැනි drugs ෂධ නියම කළ හැකිය:
- සීනි අඩු කරන කාරක;
- ඇනබලික් ස්ටෙරොයිඩ්;
- ප්රති-ගිනි අවුලුවන සහ ප්රතිබැක්ටීරීය drugs ෂධ;
- පීඩනය අඩු කරන කාරක;
- සල්ෆොනිලියුරියා සූදානම;
- විටමින් සංකීර්ණ.
භෞතික ක්රියා පටිපාටි සිදු කරනු ලැබේ:
- ඉලෙක්ට්රෝෆොරසිස්;
- කටු චිකිත්සාව;
- චුම්බක චිකිත්සාව;
- විදුලි උත්තේජනය;
- සම්බාහනය.
කුඩා රෝගියෙකුගේ ජීවිතය සඳහා ආහාර වේලට අනුකූල වීම පූර්ව අවශ්යතාවයකි.
ආහාරයේ ප්රධාන මූලධර්ම පහත පරිදි වේ:
- දිනකට ප්රධාන ආහාර වේල් තුනක් සහ සුලු කෑම තුනක්;
- බොහෝ කාබෝහයිඩ්රේට් සිදුවන්නේ දවසේ මුල් භාගයේදී ය;
- සීනි සම්පූර්ණයෙන්ම ඉවත් කර ස්වාභාවික රසකාරක වෙනුවට ආදේශ කරන්න;
- වේගවත් කාබෝහයිඩ්රේට්, රසකැවිලි සහ මේද සහිත ආහාර අනුභව කිරීම ප්රතික්ෂේප කිරීම;
- තිරිඟු පිටිවලින් පේස්ට්රි සහ බේක් කළ භාණ්ඩ ආහාරයෙන් ඉවත් කරන්න;
- මිහිරි පලතුරු ආහාරයට ගැනීම සීමා කරන්න;
- නැවුම් හරිතයන්, එළවළු, පැඟිරි සහ පැණිරස නොකළ පලතුරු ආහාරයට හඳුන්වා දෙන්න;
- සුදු පාන් රයි හෝ ධාන්ය පිටි වෙනුවට ආදේශ කරන්න;
- මස්, මාළු සහ කිරි නිෂ්පාදන මේදය අඩු විය යුතුය;
- ආහාරයේ ලුණු, කුළුබඩු සහ උණුසුම් කුළුබඩු සීමා කරන්න;
- බර කිලෝග්රෑමයකට මිලි ලීටර් 30 බැගින් ජල සමතුලිතතාවය පවත්වා ගැනීම සඳහා අවශ්ය පිරිසිදු ජලය දිනපතා පානය කරන්න.
ආහාර පෝෂණය ජීවන මාර්ගයක් බවට පත්විය යුතු අතර එය නිරන්තරයෙන් පිළිපැදිය යුතුය. XE (පාන් ඒකක) ගණනය කිරීම සහ ඉන්සියුලින් සිරින්ජයක් හෝ සිරින්ජ පෑනක් හැසිරවීමේ කුසලතා පිළිබඳව වැඩිහිටි දරුවෙකු පුහුණු කළ යුතුය.
මෙම අවස්ථාවේදී පමණක්, ඔබට රුධිර ප්ලාස්මා හි පිළිගත හැකි සීනි මට්ටම සාර්ථකව පවත්වා ගත හැකි අතර දරුවාගේ යහපැවැත්ම කෙරෙහි විශ්වාසය තැබිය හැකිය.
දියවැඩියාවෙන් පෙළෙන දරුවෙකුගේ මවගේ වීඩියෝව:
පුරෝකථනය සහ වැළැක්වීම
දියවැඩියාව වැළැක්වීම සඳහා කළ හැක්කේ කුමක්ද? අවාසනාවකට මෙන්, රෝගය ජානමය වශයෙන් සිදුවුවහොත් කිසිවක් නැත.
වැළැක්වීමේ පියවර ගණනාවක් තිබේ, ඒවා භාවිතා කිරීම අවදානම් සාධකය පමණක් අඩු කරයි, එනම් අන්තරාසර්ග ආබාධ ඇතිවීමේ සම්භාවිතාව අඩු කිරීම සහ රෝගයෙන් දරුවා ආරක්ෂා කිරීම:
- පීඩාකාරී අවස්ථාවන්ගෙන් දරුවා ආරක්ෂා කරන්න;
- ඕනෑම ations ෂධයක් ගැනීම, විශේෂයෙන් හෝමෝන නියම කළ යුත්තේ වෛද්යවරයෙකු විසිනි.
- අලුත උපන් දරුවාට මව්කිරි දිය යුතුය.
- වැඩිහිටි දරුවන් රසකැවිලි හා පේස්ට්රි අනිසි ලෙස භාවිතා නොකොට නිසි පෝෂණය පිළිබඳ මූලධර්ම පිළිපැදිය යුතුය.
- දරුවාගේ බර නිරීක්ෂණය කිරීම, තරබාරුකම වැළැක්වීම;
- මාස 6 කට වරක් සාමාන්ය පරීක්ෂණයක් පැවැත්වීම;
- නියමිත වේලාවට ගිනි අවුලුවන සහ බෝවන රෝග සඳහා ප්රතිකාර කිරීම;
- දෛනික මාත්රාව සහිත ශාරීරික ක්රියාකාරකම් සැපයීම.
දියවැඩියාව සුව කළ හැකිද? අවාසනාවකට මෙන්, රෝගය සුව කළ නොහැකිය. දෙවන වර්ගයේ දියවැඩියාව සමඟ, දීර් rem කාලීනව සමනය කර ගත හැකි අතර සීනි අඩු කරන drugs ෂධවල අවශ්යතාවය අඩු කළ හැකි නමුත් දැඩි ආහාර වේලක් සහ සාධාරණ ශාරීරික ක්රියාකාරකම් වලට යටත් වේ.
සියලුම වෛද්යවරයාගේ නිර්දේශයන්ට අනුකූල වීම සහ ධනාත්මක ආකල්පයක් දියවැඩියා දරුවෙකුට සාමාන්ය ජීවන රටාවක් මෙහෙයවීමට, වර්ධනය වීමට, වර්ධනය වීමට, ඉගෙනීමට සහ ප්රායෝගිකව තම සම වයසේ මිතුරන්ට වඩා වෙනස් නොවේ.

 ඉන්සියුලින් නිෂ්පාදනය සඳහා වගකිව යුතු අග්න්යාශයික පටක විනාශ කිරීමේ ප්රති as ලයක් ලෙස එය වර්ධනය වේ. එහි ප්රති As ලයක් ලෙස හෝමෝනය ප්රමාණවත් නොවීම සහ රුධිර ප්ලාස්මාවේ ග්ලූකෝස් මට්ටම වැඩි වීමට පටන් ගනී. පළමු වර්ගයේ දියවැඩියාව සංජානනීය රෝගයක් වන අතර එය ප්රධාන වශයෙන් උපතේ සිට වයස අවුරුදු 12 දක්වා ළමුන් හා නව යොවුන් වියේ දී හඳුනා ගැනේ.
ඉන්සියුලින් නිෂ්පාදනය සඳහා වගකිව යුතු අග්න්යාශයික පටක විනාශ කිරීමේ ප්රති as ලයක් ලෙස එය වර්ධනය වේ. එහි ප්රති As ලයක් ලෙස හෝමෝනය ප්රමාණවත් නොවීම සහ රුධිර ප්ලාස්මාවේ ග්ලූකෝස් මට්ටම වැඩි වීමට පටන් ගනී. පළමු වර්ගයේ දියවැඩියාව සංජානනීය රෝගයක් වන අතර එය ප්රධාන වශයෙන් උපතේ සිට වයස අවුරුදු 12 දක්වා ළමුන් හා නව යොවුන් වියේ දී හඳුනා ගැනේ.
 - චිත්තවේගීය අස්ථාවරත්වය හා කාලෝචිත ප්රතිකාර නොමැතිව මානසික ආබාධවලට තුඩු දෙයි.
- චිත්තවේගීය අස්ථාවරත්වය හා කාලෝචිත ප්රතිකාර නොමැතිව මානසික ආබාධවලට තුඩු දෙයි.