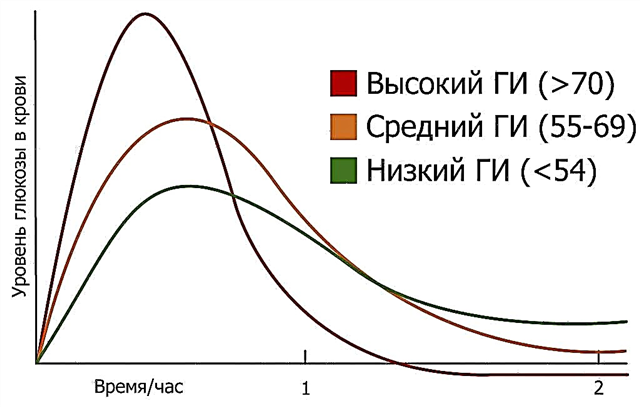
 අග්න්යාශයේ අක්රියතාව හා ප්රමාණවත් ඉන්සියුලින් සංශ්ලේෂණය හා සම්බන්ධ අන්තරාසර්ග ආබාධ සුව කළ නොහැකි රෝගයක් ඇතිවීමට හේතු වේ - පළමු වර්ගයේ දියවැඩියාව.
අග්න්යාශයේ අක්රියතාව හා ප්රමාණවත් ඉන්සියුලින් සංශ්ලේෂණය හා සම්බන්ධ අන්තරාසර්ග ආබාධ සුව කළ නොහැකි රෝගයක් ඇතිවීමට හේතු වේ - පළමු වර්ගයේ දියවැඩියාව.
ව්යාධි විද්යාවට හෝමෝන iency නතාවයක් සඳහා නිරන්තර වන්දි අවශ්ය වේ, එසේ නොමැති නම් රුධිරයේ සීනි මට්ටම ඉහළ යන අතර බරපතල ප්රතිවිපාක ඇතිවීමට හේතු වේ.
ව්යාධි විද්යාවේ හේතු
 පළමු වර්ගයේ දියවැඩියාව යනු තරුණ රෝගීන් හා ළමුන් තුළ හඳුනාගත හැකි පොදු රෝගයකි. ඉන්සියුලින් මත යැපෙන දියවැඩියාවට ICD කේතයක් 10 - E 10 ඇත.
පළමු වර්ගයේ දියවැඩියාව යනු තරුණ රෝගීන් හා ළමුන් තුළ හඳුනාගත හැකි පොදු රෝගයකි. ඉන්සියුලින් මත යැපෙන දියවැඩියාවට ICD කේතයක් 10 - E 10 ඇත.
ව්යාධි විද්යාවේ ව්යාධිජනකය පදනම් වී ඇත්තේ ඉන්සියුලින් නිෂ්පාදනය සඳහා වගකිව යුතු අග්න්යාශ සෛල විනාශ කිරීම මත ය. ශරීරයේ ස්වයං ප්රතිශක්තිකරණ අසමත්වීම හෝ වෙනත් අහිතකර සාධකවල බලපෑම යටතේ යකඩ විනාශ වේ.
නිපදවන හෝමෝනය ප්රමාණවත් නොවීම නිසා අවයවවල සෛල තුළට ග්ලූකෝස් අවශෝෂණය කිරීමේ ක්රියාවලිය කඩාකප්පල් වන අතර රුධිරයේ සීනි එකතු වීමට පටන් ගනී.
මෙය බලශක්ති අර්බුදයකට සහ සියලු අභ්යන්තර පද්ධති පරාජයට මග පාදයි. පළමු වර්ගයේ දියවැඩියාවේ පසුබිමට එරෙහිව, බොහෝ බරපතල රෝග වර්ධනය වන අතර එය රෝගියාගේ ආබාධිත හෝ මරණයට හේතුව බවට පත්වේ.
රෝගයේ හේතු විද්යාව සම්පූර්ණයෙන් අධ්යයනය කර නැත, නමුත් ව්යාධිජනක තත්වයක් ඇතිවීමට එක් හේතුවක් වන්නේ පාරම්පරික සාධකයකි. විකෘති වූ ජානයක් ජාන මට්ටමින් සම්ප්රේෂණය වන අතර ශරීරයේ ස්වයං ප්රතිශක්තිකරණ පද්ධතිය තමන්ගේම අග්න්යාශයට පහර දීමට පොළඹවයි. පළමු වර්ගයේ දියවැඩියාව ළමා කාලයේ දී සහ සමීප relatives ාතීන් දියවැඩියාවෙන් පෙළෙන රෝගීන් තුළ බහුලව දක්නට ලැබෙන බව මෙයින් පැහැදිලි වේ.

එපමණක් නොව, ඒ අනුව සංඛ්යාලේඛන ඇත:
- පියා අසනීප නම්, දරුවාට ව්යාධි විද්යාව වර්ධනය වීමේ සම්භාවිතාව 5-6% කින් වැඩි වේ;
- මව නම් දියවැඩියාව වැළඳීමේ සම්භාවිතාව 2% කින් වැඩි වේ;
- සහෝදරයා හෝ සහෝදරිය නම් දියවැඩියාව ඇතිවීමේ අවදානම 6% කට වඩා වැඩි වේ.
ජාන විද්යාවට අමතරව, පළමු වර්ගයේ දියවැඩියාව වර්ධනය වීමට හේතු එවැනි සාධක විය හැකිය:
- අග්න්යාශයික ගිනි අවුලුවන රෝග;
- ග්රන්ථි තුවාල හා සැත්කම්;
- බෝවන රෝග;
- සමහර taking ෂධ ගැනීම (ප්රති-සයිකෝටික්, ග්ලූකෝකෝටිකොයිඩ්);
- අක්මා රෝග.
සංවර්ධනයේ හේතු මත පදනම්ව රෝගය වර්ග කිහිපයකට බෙදා ඇත:
- ගිනි අවුලුවන - අග්න්යාශයේ සිදුවන ගිනි අවුලුවන ක්රියාවලීන්ගේ පසුබිමට එරෙහිව;
- ස්වයං ප්රතිශක්තිකරණය - ස්වයං ප්රතිශක්තිකරණ අසමත්වීමේ බලපෑම යටතේ පිහිටුවා ඇත;
- idiopathic - නොදන්නා හේතුන් මත වර්ධනය වේ.
රෝගය ඇතිවීමේ අවධීන් ද ඔවුන්ගේ වර්ගීකරණයක් ඇත:
- prediabetes - විශ්ලේෂණයන්හි සුළු අපගමනයන් නිරීක්ෂණය කරනු ලැබේ, රෝගියාගේ සෞඛ්ය තත්වය වෙනස් නොවේ;
- සැඟවුණු අවධිය - අධ්යයනවල ප්රති results ල අනුව, දර්ශකයන් ප්රමිතීන්ට අනුකූල නොවේ, රෝග ලක්ෂණ නොමැත;
- පැහැදිලි අදියර - රෝගයේ සං of ා වල පූර්ණ ප්රකාශනය.
රෝගයේ බරපතලකම අංශක තුනකින් වෙන්කර හඳුනාගත හැකිය:
- මෘදු - ග්ලූකෝස් කියවීම මුත්රා වල සාමාන්ය වන අතර රුධිරයේ තරමක් ඉහළට ඔසවා ඇත. රෝගියාගේ පැමිණිලි නොමැත.
- මධ්යස්ථ උපාධිය - දියවැඩියාවේ ප්රධාන රෝග ලක්ෂණ මතු වේ. රුධිර ප්ලාස්මා සහ මුත්රා යන දෙකෙහිම සීනි ඉහළ යයි.
- දැඩි උපාධිය - ග්ලූකෝස් දර්ශක විවේචනාත්මක සංඛ්යා කරා ළඟා වන අතර, පූර්වගාමී තත්වයක ලාක්ෂණික සං signs ා තීව්ර ලෙස ප්රකාශ වේ.
දියවැඩියාවට හේතු 1 ගැන වෛද්ය කොමරොව්ස්කිගේ වීඩියෝව 1:
රෝගයේ ප්රධාන රෝග ලක්ෂණ
පළමු වර්ගයේ දියවැඩියාව 2 වන ව්යාධි විද්යාව මෙන් නොව, සිහින් සිරුරක් ඇති රෝගීන් තුළ බහුලව දක්නට ලැබේ.
දියවැඩියා රෝගීන් ප්රධාන වශයෙන් පැමිණිලි කරන්නේ රෝගයේ එවැනි ප්රකාශයන්:
- ශක්තිය හා නුරුස්නා බව නැතිවීම;
- දිවා කාලයේ නිදිමත සහ නින්ද නොයාම;
- නොඉවසිය හැකි පිපාසය සහ ආහාර රුචිය වැඩි කිරීම;
- නිතර මුත්රා කිරීම සහ විශාල මුත්රා ප්රමාණයක් මුදා හැරීම;
- මුඛ කුහරය හා සමේ ශ්ලේෂ්මල පටල වියළීම;
- කැසීම සහ කැසීම;
- දහඩිය දැමීම සහ ලවණ වැඩි කිරීම;
- සෙම්ප්රතිශ්යාව සහ වෛරස් රෝග සඳහා වැඩි ඉඩක්;
- ඔක්කාරය, පාචනය සහ උදර වේදනාව;
- හුස්ම හිරවීම සහ ඉදිමීම;
- පීඩනය වැඩි වීම;
- මෘදු පටක පුනර්ජනනීය වේගය අඩුවීම;
- කාන්තාවන් තුළ ඔසප් වීමේ චක්රය කඩාකප්පල් වන අතර පිරිමින් තුළ විභවය අඩු වේ;
- අත් පා හිරිවැටීමක් දැනේ;
- ශරීර බර අඩුවීම හෝ වැඩි වීමක් දක්නට ලැබේ.

ප්රතිකාර නොමැති විට සහ රෝගයේ ප්රගතිය තුළ, පහත රෝග ලක්ෂණ මතු විය හැකිය:
- හෘද ස්පන්දන වේගය හා පීඩනය අඩුවීම;
- උණ
- අත් පා කම්පනය;
- දෘශ්ය තීව්රතාවයේ පිරිහීම;
- ඇසිටෝන් හුස්ම;
- මාංශ පේශි දුර්වලතාව;
- කථන දුෂ්කරතා සහ සම්බන්ධීකරණ නොමැතිකම;
- බොඳ වූ වි ness ානය සහ ක්ලාන්තය.
මෙම සං signs ා මගින් පෙන්නුම් කරන්නේ භයානක සංකූලතාවයක් - කීටෝඇසිඩෝටික් කෝමා තත්වයක් ඇතිවීම සහ මරණය වැළැක්වීම සඳහා හදිසි වෛද්ය ප්රතිකාර අවශ්ය බවයි.
පළමු වර්ගයේ දියවැඩියාවේ සංකූලතා
රුධිර ප්ලාස්මාවේ නිරන්තරයෙන් වැඩි වන ග්ලූකෝස් සාන්ද්රණය සනාල පද්ධතියේ ක්රියාකාරිත්වයට බාධා ඇති කරයි, රුධිර සංසරණය අඩාල කරයි සහ අභ්යන්තර අවයව වලට හානි කරයි.
දියවැඩියාව නිසා ඇතිවන පොදු සංකූලතා පහත දැක්වෙන රෝග වේ:
- රෙටිනෝපති - දෘෂ්ටි විතානයේ යාත්රා වලට හානි වීම. රුධිර සැපයුම ප්රමාණවත් නොවීම නිසා දෘෂ්ටි විතානයේ කේශනාලිකා මත නිර්වින්දනය සාදයි. මෙය දර්ශනයේ තියුණු අඩුවීමක් සහ රක්තපාතයේ ඉහළ අවදානමක් ඇති කරයි. කාලෝචිත ප්රතිකාරයකින් තොරව, දෘෂ්ටි විතානයේ රඳවා තබා ගැනීම සිදු වන අතර දියවැඩියා රෝගයේදී සම්පූර්ණ අන්ධභාවයක් ඇති වේ.
- නෙෆ්රොෆති - මෙම අවස්ථාවේ දී, වකුගඩු වල පෙරීම සහ බැහැර කිරීමේ ක්රියාකාරිත්වය උල්ලං lates නය කරන වකුගඩු යාත්රා බලපායි. එහි ප්රති As ලයක් වශයෙන්, ප්රයෝජනවත් ද්රව්ය රුධිරයට අවශෝෂණය කර ගැනීම දුෂ්කර වන අතර, ශරීරයට ප්රෝටීන් හා මුත්රා සමඟ විද්යුත් විච්ඡේදනය අහිමි වීමට පටන් ගනී. අනාගතයේදී, රෝගය වර්ධනය වී වකුගඩු අකර්මණ්ය වීම වැනි ආපසු හැරවිය නොහැකි අවධියකට ගමන් කරයි.
- හෘද වාහිනී සංකූලතා.
 අධි රුධිර පීඩනය හා ධමනි සිහින් වීම දියවැඩියාවේ ලාක්ෂණික ප්රතිවිපාක වේ. මේ නිසා හෘදයට හා මොළයට රුධිර සැපයුම පිරිහෙන අතර එය හෘදයාබාධ හා ආ roke ාතයට හේතු වේ.
අධි රුධිර පීඩනය හා ධමනි සිහින් වීම දියවැඩියාවේ ලාක්ෂණික ප්රතිවිපාක වේ. මේ නිසා හෘදයට හා මොළයට රුධිර සැපයුම පිරිහෙන අතර එය හෘදයාබාධ හා ආ roke ාතයට හේතු වේ. - දියවැඩියා පාදය - දරුණු සංසරණ ආබාධ සහ පහළ අන්තයේ ස්නායු අවසානයට හානි වීම. කකුල් වලට ක්රමයෙන් සංවේදීතාව නැති වන අතර, සුව නොවන දිගු තුවාල සහ වණ සම මතුපිට ඇති වන අතර, පටක ප්රදේශ නෙරෝසිස් වලට භාජනය වේ. සුදුසු ප්රතිකාරයකින් තොරව, ගැන්ග්රීන් වර්ධනය වන අතර, එමඟින් අවයව කපා ඉවත් කිරීම අවශ්ය වේ.
- ස්නායු රෝග - අවයව හා අභ්යන්තර අවයව වලට ස්නායු ආවේගයන් සම්ප්රේෂණය කිරීමට වගකිව යුතු ස්නායු සෛල බලපායි. ප්රති result ලයක් වශයෙන්, ආහාර ජීර්ණ හා හෘද වාහිනී පද්ධති, මුත්රාශය කඩාකප්පල් වන අතර මෝටර් ක්රියාකාරිත්වය දුක් විඳියි. රෝගියාට වේදනාව හා උෂ්ණත්ව බලපෑම් දැනීම නවත්වයි, ඔහු මුත්රා පිටවීම අපහසු වන අතර ආහාර ගිල දැමීමට හා ජීර්ණය කිරීමට අපහසු වේ, හෘදයාබාධ ඇතිවීමේ අවදානම වැඩිවේ.
- කෝමා - රුධිර ප්ලාස්මාවේ ග්ලූකෝස් සී increase ්රයෙන් වැඩිවීම හෝ අඩුවීම හේතුවෙන් වර්ධනය වේ. එය දියවැඩියා රෝගියෙකුගේ සහ මොළයේ සැලකිය යුතු ඔක්සිජන් සාගින්න පිළිබඳ සවි ness ානකත්වය නැතිවීම මගින් සංලක්ෂිත වේ. කෝමාට හදිසි පුනර්ජීවනයක් අවශ්ය වේ, එසේ නොමැති නම් ආ roke ාතය, හෘදයාබාධ, ඩිමෙන්ශියාව හෝ මරණය ඇතිවිය හැකිය.
සංකූලතා වල බරපතලකම සැලකිල්ලට ගෙන, රෝගයේ පළමු රෝග ලක්ෂණ ආරම්භ වූ පසු ඔබ වෛද්යවරයෙකුගෙන් උපදෙස් ලබා ගත යුතුය. මෙය සංවර්ධනයේ ආරම්භක අවධියේදී ව්යාධි විද්යාව හඳුනා ගැනීමට සහ පිළිගත හැකි සීමාවන් තුළ සීනි අන්තර්ගතය පවත්වා ගැනීමට සහ ප්රතිවිපාක වැළැක්වීමට හෝ ප්රමාද කිරීමට උපකාරී වන සුදුසු ප්රතිකාර ක්රම තෝරා ගැනීමට හැකි වේ.
රෝග විනිශ්චය ක්රම
රෝග විනිශ්චය ආරම්භ වන්නේ රෝගියාගේ පැමිණිලි, ජීවන රටාව සහ පුරුදු, ඔහු මාරු කළ හා ඒ ආශ්රිත ව්යාධි පිළිබඳ තොරතුරු රැස් කිරීමෙනි. ආසන්නතම පවුල තුළ දියවැඩියාව හඳුනාගත් අවස්ථා පිළිබඳව වෛද්යවරයා දැන ගැනීම වැදගත්ය.
අනාගතයේදී, රෝග විනිශ්චය අධ්යයනයන් නියම කරනු ලැබේ:
- ග්ලූකෝස් ඉවසීමේ පරීක්ෂණය;
- රුධිර ග්ලූකෝස් පරීක්ෂණය;
- ජෛව රසායනික හා සාමාන්ය සායනික රුධිර පරීක්ෂාව;
- මුත්රා සාමාන්ය සායනික පරීක්ෂණය;
- රුධිර ප්ලාස්මාවේ සී-පෙප්ටයිඩ සහ මුත්රා වල කීටෝන් සිරුරු ඇති බව පරීක්ෂා කිරීම;
- ග්ලයිකෝසිලේටඩ් හිමොග්ලොබින් පරීක්ෂණය;
- ග්ලයිසමික් පැතිකඩ අධ්යයනය කිරීම.

ග්ලූකෝස් ඉවසීමේ පරීක්ෂණය
මීට අමතරව, අභ්යන්තර අවයව වලට සිදුවන හානිය තීරණය කිරීම සඳහා අල්ට්රා සවුන්ඩ් සහ චුම්භක අනුනාද රූපණය සිදු කරනු ලැබේ.
ඉන්සියුලින් චිකිත්සාව සහ නව ප්රතිකාර
පළමු වර්ගයේ දියවැඩියාව සුව කළ නොහැකි රෝගයක් වන අතර ව්යාධි විද්යාව සම්පූර්ණයෙන්ම සුව කළ හැකි ක්රම තවමත් පවතී.
නිපුණ චිකිත්සාව මගින් රුධිර ප්ලාස්මාවේ ආරක්ෂිත සීනි මට්ටමක් පවත්වා ගත හැකි අතර ප්රතිවිපාක වර්ධනය වීම වළක්වයි. මෙහි ප්රධාන කාර්යභාරය ඉන්සියුලින් චිකිත්සාව සඳහා ලබා දී ඇත - ඉන්සියුලින් රුධිර හෝමෝනය නොමැතිකම පිරවීමේ ක්රමයකි.
 ඉන්සියුලින් ශරීරයට එන්නත් කරනු ලැබේ. හෝමෝනයේ මාත්රාව සහ දෛනික එන්නත් ගණන පළමුව ගණනය කරනු ලබන්නේ වෛද්යවරයා විසිනි, පසුව රෝගියා විසින්ම වන අතර දැඩි පිළිපැදීමක් අවශ්ය වේ.
ඉන්සියුලින් ශරීරයට එන්නත් කරනු ලැබේ. හෝමෝනයේ මාත්රාව සහ දෛනික එන්නත් ගණන පළමුව ගණනය කරනු ලබන්නේ වෛද්යවරයා විසිනි, පසුව රෝගියා විසින්ම වන අතර දැඩි පිළිපැදීමක් අවශ්ය වේ.
ඊට අමතරව, ග්ලූකෝමීටරයක් භාවිතා කරමින් රෝගියාට දිනකට කිහිප වතාවක් රුධිර ප්ලාස්මා හි සීනි සාන්ද්රණය මැනිය යුතුය.
බොහෝ විට, දියවැඩියාව ඇති රෝගීන් දිනකට 3 හෝ 4 වතාවක් එන්නත් නැවත සිදු කරන අතර සමහර අවස්ථාවල පමණක් දිනකට එන්නත් සංඛ්යාව 2 දක්වා අඩු කිරීමට අවසර ඇත.
පා course මාලාවේ බරපතලකම අනුව, විවිධ ක්රියාකාරී කාලවල ඉන්සියුලින් භාවිතා වේ:
- කෙටි ඉන්සියුලින් - හෝමෝනයේ කාලසීමාව පැය 4 නොඉක්මවන අතර පරිපාලිත ඉන්සියුලින් පැය හතරෙන් හතරකින් ක්රියා කිරීමට පටන් ගනී;
- සාමාන්ය හෝමෝනය - පැය 6 ක් පමණ ක්රියා කරන අතර එන්නත් කිරීමෙන් පැය භාගයකට පසු වැඩ කිරීමට පටන් ගනී;
- මධ්යම ක්රියාකාරී ඉන්සියුලින් - බලපෑමේ effectiveness ලදායීතාවය පැය 2-4 කට පසුව නිරීක්ෂණය වන අතර පැය 18 ක් දක්වා පවතී;
- දිගු ඉන්සියුලින් - පිළිගත හැකි ග්ලූකෝස් මට්ටම පැය 24 ක් පවත්වා ගැනීමට ඔබට ඉඩ සලසන අතර පරිපාලනයෙන් පසු පැය 4-6 ක් ක්රියා කිරීමට පටන් ගනී.
සාමාන්යයෙන් දිගු ඉන්සියුලින් දිනකට එක් වරක් හෝ දෙවරක් පරිපාලනය කෙරේ. මෙය දවස පුරා නිරෝගී පුද්ගලයෙකුගේ ශරීරයේ ඇති හෝමෝනයේ ස්වාභාවික මට්ටම ප්රතිස්ථාපනය කරයි. සෑම ආහාර වේලකටම පෙර කෙටි ඉන්සියුලින් එන්නත් කරනු ලබන අතර එමඟින් ආහාර ශරීරයට ඇතුළු වූ පසු ඉහළ යන ග්ලූකෝස් මට්ටම අඩු කිරීමට ඔබට ඉඩ සලසයි. සමහර විට ඔබට ශාරීරික ක්රියාකාරකම් වැඩි වුවහොත් හෝ ආහාර වේලට බාධා ඇති වුවහොත් දිවා කාලයේදී හෝමෝනය අතිරේකව ලබා ගත යුතුය.
ඉන්සියුලින් ගණනය කිරීමේ ක්රමය පිළිබඳ වීඩියෝව:
කෘතිම අග්න්යාශයක් හෝ එහි සෛල වලින් කොටසක් බද්ධ කිරීමේ ක්රමය යහපත් වර්ධනයකි. එවැනි මෙහෙයුම් දැනටමත් සමහර රටවල සිදු වෙමින් පවතින අතර ක්රමයේ effectiveness ලදායී බව සනාථ කරයි. ශල්යකර්මයෙන් පසු රෝගීන්ගෙන් අඩකට වඩා දිනකට ඉන්සියුලින් එන්නත් කිරීමේ අවශ්යතාවයෙන් මිදෙන අතර දියවැඩියා රෝගීන්ගෙන් 90% ක් පමණ ග්ලූකෝස් පිළිගත හැකි සීමාවන් තුළ තබා ඇති බව වාර්තා කරති.
හානියට පත් අග්න්යාශ සෛල අළුත්වැඩියා කිරීම සඳහා තවත් හොඳ ක්රමයක් වන්නේ විශේෂ ඩීඑන්ඒ එන්නතක් ලබා දීමයි.
මේ අනුව, දියවැඩියාවෙන් පෙළෙන රෝගීන්ට කාලයත් සමඟ නව ක්රමවේදයන් වඩාත් ප්රවේශ විය හැකි විට භයානක රෝගයකින් සම්පූර්ණයෙන්ම සුවය ලැබීමේ අවස්ථාව වැඩි වේ. මේ අතර, එය ඉතිරිව ඇත්තේ රුධිරයේ සීනි පරිස්සමින් අධීක්ෂණය කිරීම සහ වෛද්යවරයාගේ සියලු නිර්දේශ අනුගමනය කිරීම පමණි.
ප්රතිකාර අතරතුර නිර්දේශ
ඉන්සියුලින් එන්නත් වලට අමතරව ආහාර සාමාන්ය ග්ලූකෝස් මට්ටම පවත්වා ගැනීමට උපකාරී වේ. ආහාර ගැනීම දියවැඩියා රෝගියෙකුගේ ජීවන මාර්ගයක් විය යුතුය, මන්ද ආහාර අනුභව කරන ආහාර සහ සීනි විවිධ වේගයකින් රුධිරයේ ඉහළ යන බැවිනි.
සමහර වර්ගයේ නිෂ්පාදන ආහාරයෙන් සම්පූර්ණයෙන්ම බැහැර කිරීමට සිදුවනු ඇත:
- බෑග් සහ පැණිරස සෝඩා වලින් යුෂ මිලදී ගැනීම;
- මේද මාළු සහ මස් නිෂ්පාදන;
- ටින් කළ ආහාර, පහසු ආහාර සහ දුම් මස්;
- මේද අන්තර්ගතයෙන් වැඩි ප්රතිශතයක් සහිත කිරි සහ ඇඹුල් කිරි නිෂ්පාදන;
- පේස්ට්රි, සුදු පාන්, රසකැවිලි, ක්රීම් කේක් සහ චොකලට්;
- මේද හා කුළුබඩු සහිත සෝස්, කුළුබඩුවක් සහ කුළුබඩු;
- මිදි;
- මත්පැන් අඩංගු බීම.
මෙනුව පහත සඳහන් අමුද්රව්ය වලින් සමන්විත විය යුතුය:
- කෙට්ටු මාළු සහ කෙට්ටු මස්;
- මුහුදු ආහාර සහ මුහුදු පැලෑටි;
- හීන කිරි සහ ඇඹුල් කිරි නිෂ්පාදන, චීස්;
- එළවළු මේද;
- රයි සහ ධාන්ය පාන්;
- බිත්තර, බෝංචි, ඇට වර්ග;
- අම්බෙලිෆර්, දුඹුරු සහල්, බාර්ලි;
- පැණිරස නොකළ පලතුරු සහ පැඟිරි පලතුරු;
- නැවුම් bs ෂධ පැළෑටි සහ එළවළු;
- සීනි සහ පළතුරු කසාය නොමැතිව දුර්වල තේ.
පහත සඳහන් නිෂ්පාදන අවම ප්රමාණ වලින් අවසර දෙනු ලැබේ:
- නැවුම් මිරිකා පළතුරු යුෂ;
- වියළි පලතුරු;
- මිහිරි බෙරි සහ පලතුරු.
මෙම වර්ගයේ නිෂ්පාදන සතියකට වරක් හෝ දෙවරකට වඩා පරිභෝජනය කළ නොහැකි අතර යුෂ වීදුරුවකට හෝ පලතුරකට වඩා නොගත යුතුය.
වේගවත් කාබෝහයිඩ්රේට් අඩංගු දීසිය සම්පූර්ණයෙන්ම ඉවත් කළ යුතුය. සීනි ස්වභාවික රසකාරක සමඟ ආදේශ කළ යුතුය. ලුණු භාවිතය මෙන්ම තෙල් බදින ලද කෑම ද සීමා කරන්න. අමු එළවළු, තම්බා සහ ඉස්ටුවක් සහිත කෑම සඳහා මනාප දෙන්න. ආහාර වේල් අතර දිගු කාල පරතරයන් ඉවත් කර අවම වශයෙන් දිනකට 5 වතාවක් ආහාර ගන්න. අධික කෑමෙන් වැළකීම සඳහා කුඩා කොටස් වලට සේවය කරන්න. පිරිසිදු ජලය ගැන අමතක නොකරන්න; දිනකට අවම වශයෙන් වීදුරු 6 ක් වත් පානය කරන්න.
දියවැඩියාව සඳහා පෝෂණය පිළිබඳ වීඩියෝ තොරතුරු:
දියවැඩියා රෝගියා රෝගියාගේ සුපුරුදු ජීවන රටාව වෙනස් කරයි, ඔවුන්ගේ පුරුදු වෙනස් කිරීමට, ඔවුන්ගේ ප්රියතම ආහාර අනුභව කිරීමට සීමා කිරීමට, දිනකට කිහිප වතාවක් රුධිරයේ සීනි මට්ටම මැනීමට සහ ඉන්සියුලින් එන්නත් කිරීමට බල කරයි.
නමුත් එවැනි තත්වයන් යටතේ පමණක් ඔබට හොඳ සෞඛ්යයක් පවත්වා ගත හැකි අතර සංකූලතා වළක්වා ගත හැකිය.

 අධි රුධිර පීඩනය හා ධමනි සිහින් වීම දියවැඩියාවේ ලාක්ෂණික ප්රතිවිපාක වේ. මේ නිසා හෘදයට හා මොළයට රුධිර සැපයුම පිරිහෙන අතර එය හෘදයාබාධ හා ආ roke ාතයට හේතු වේ.
අධි රුධිර පීඩනය හා ධමනි සිහින් වීම දියවැඩියාවේ ලාක්ෂණික ප්රතිවිපාක වේ. මේ නිසා හෘදයට හා මොළයට රුධිර සැපයුම පිරිහෙන අතර එය හෘදයාබාධ හා ආ roke ාතයට හේතු වේ.