දියවැඩියා රෝගය යනු අන්තරාසර්ග ස්වභාවයේ රෝග වේ. මෙම රෝගය පරිවෘත්තීය ක්රියාවලීන්ගේ ආබාධයකින් සංලක්ෂිත වේ, එහි ප්රති result ලයක් ලෙස ශරීරයට ඇතුළු වන කාබෝහයිඩ්රේට් සුපුරුදු ආකාරයෙන් බිඳී නොයයි.
එබැවින් රුධිරයේ ග්ලූකෝස් සාන්ද්රණය ඉහළ යාම නිසා තර්ජනාත්මක අගයන් කරා ළඟා විය හැකිය.
දියවැඩියාව වර්ග දෙකක් තිබේ:
- 1 වන - ඉන්සියුලින් යැපෙන;
- 2 වන - ඉන්සියුලින් නොවන යැපීම.
දෙවන වර්ගයේ දියවැඩියාව සඳහා අවශ්ය ප්රතිකාර මොනවාද?
දෙවන වර්ගයේ දියවැඩියාව සඳහා වන චිකිත්සාව අදියර කිහිපයකින් සමන්විත වේ:
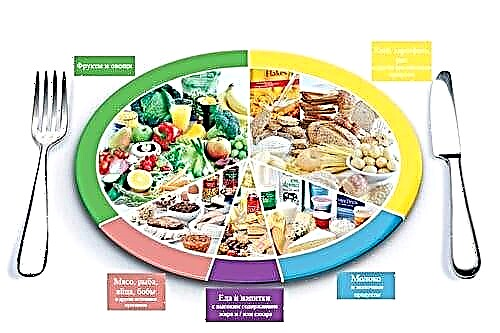
- නිවැරදි ආහාර සංවිධානය කිරීම;
- මධ්යස්ථ ව්යායාම උපලේඛනගත කිරීම;
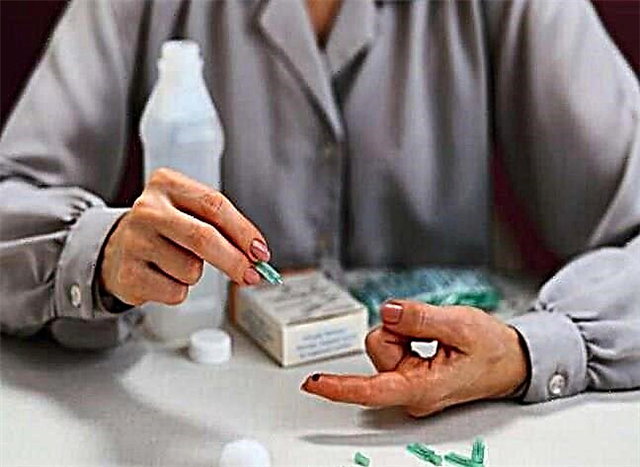
- සීනි අඩු කරන drugs ෂධ ගැනීම;
- අනුකූල රෝග සහ දියවැඩියාව වැනි සංකූලතා වල මුල් අවධියේදී වැළැක්වීම හෝ ප්රතිකාර කිරීම;
- ස්වයං අධීක්ෂණ ග්ලයිසිමියාව.
දෙවන වර්ගයේ දියවැඩියාවෙන් මිදීම සඳහා treatment ෂධ ප්රතිකාර ප්රමුඛ වේ. චිකිත්සාවේ පළමු අදියරේදී, මෙට්ෆෝමින් භාවිතය අනුව රෝගියා සිය ජීවන රටාව වෙනස් කළ යුතුය.
මෙම drug ෂධය සඳහා රෝගියාට contraindications තිබේ නම්, සල්ෆොනිලියුරියා ව්යුත්පන්නයන් භාවිතා වේ. දීප්තිමත් විසංයෝජනයකින්, මුලින් ඉන්සියුලින් නියම කිරීම රෙකමදාරු කරනු ලබන අතර, පසුව සීනි අඩු කරන මුඛ චිකිත්සාවට මාරු කළ හැකිය.
දියවැඩියාව සඳහා අකාර්යක්ෂම මොනොතෙරපි චිකිත්සාව සමඟ, ප්රතිකාරයේ දෙවන අදියර සුදුසු වන අතර, එහිදී drugs ෂධ සංයෝගයක් නියම කරනු ලැබේ. සංයෝජන චිකිත්සාව හයිපොග්ලයිසමික් ආචරනයේ විවිධ යාන්ත්රණ සමඟ drugs ෂධ එකතුවකින් සමන්විත වේ.
මෙම චිකිත්සාව සමඟ බාසල් ඉන්සියුලින් භාවිතය සුදුසු වේ. අපේක්ෂිත ග්ලූකෝස් සාන්ද්රණය ස්ථාපිත වන තෙක් short ෂධ කෙටි කාලයකින් ලබා දෙනු ලැබේ.
දියවැඩියාව සඳහා ඉන්සියුලින් ප්රතිකාරයේ ශක්යතාව පහත කරුණු මගින් තීරණය වේ:
- ආහාර චිකිත්සාවෙන් ධනාත්මක ගතිකතාවයන් නොමැතිකම සහ සීනි අඩු කරන වෙනත් drugs ෂධවල ඉහළ මාත්රාවක්;
- ketoacidosis;
- සීනි අඩු කරන මුඛ drugs ෂධ පත්කිරීමට නොඉවසීම හෝ contraindications;
- නිදන්ගත හා උග්ර රෝග වල උග්රවීම්;
- ශල්ය මැදිහත්වීම;
- ගර්භණීභාවය, ඉන්සියුලින් තාවකාලිකව නියම කර පසුව හයිපොග්ලයිසමික් මුඛ drugs ෂධ සමඟ නැවත ප්රතිකාර ලබා ගත හැකිය;
- ඉන්සියුලින් ප්රතිකාරයට තාවකාලිකව මාරු කිරීම).
ඉන්සියුලින් මාත්රාව තනි තනිව නියම කරනු ලැබේ. තනි ග්ලයිසමික් ඉලක්ක සපුරා ගන්නා තෙක් මාත්රාව ක්රමයෙන් වැඩි කළ හැකිය.
පළමු වර්ගයේ දියවැඩියාව මෙන්ම, මෙහිදී චිකිත්සාවේ effectiveness ලදායීතාවය තක්සේරු කරනු ලබන්නේ රුධිරයේ සීනි සාන්ද්රණයෙනි, රෝගීන්ට නිවසේදී ස්වාධීනව තීරණය කළ හැකිය.
ආශ්රිත රෝග
- දියවැඩියා ස්නායු රෝග. මෙම රෝගයත් සමඟ පරිවෘත්තීය ආබාධවල ප්රති develop ලයක් ලෙස වර්ධනය වන සියලුම වර්ගයේ ස්නායු තන්තු (ස්වයංක්රීය, මෝටර්, සංවේදක) වලට හානි සිදු වේ.
- පාරම්පරික නැඹුරුතාවයක් තිබියදී වෛරස් ආසාදන (චිකන්පොක්ස්, මැම්පස්, සරම්ප, රුබෙල්ලා) පරිවෘත්තීය ආබාධ සඳහා ප්රකෝපකාරී සාධකයක් මගින් නිරූපණය කෙරේ.
- දියවැඩියා නෙෆ්රොෆති යනු ධමනි, ග්ලෝමෙරුලි, ධමනි හා වකුගඩු නාල වල පොදු තුවාලයකි.
- රෝගයේ දිග්ගැස්සුනු හා ප්රමාණවත් ලෙස පාලනය නොවන පා course මාලාවක් සමඟ වර්ධනය වන දියවැඩියා රෙටිනෝපති. මෙම ව්යාධි විද්යාව දෘශ්ය තීව්රතාව අඩුවීමට හේතු වේ.
- Ketoacidotic කෝමා යනු දියවැඩියාවේ සංකූලතාවයක් වන අතර හෝමියස්ටැසිස් හි ගැඹුරු ආබාධ සහ සියලුම අවයව හා පද්ධතිවල අක්රියතාවයන් සමඟ වේ.
නිවසේදී දෙවන වර්ගයේ දියවැඩියාවෙන් මිදෙන්නේ කෙසේද
ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගයට ප්රධාන වශයෙන් ප්රතිකාර කරනු ලබන්නේ නිවසේදීය. නමුත් පළමුව, රෝගියා ගැඹුරු පරීක්ෂණයක් සඳහා රෝහලක තබා චිකිත්සක පා .මාලාවක් පත් කිරීම.
එසේ වුවද, අන්තරාසර්ග විද්යා ologist යා රෝගියා පුරා රෝගියා නිරීක්ෂණය කළ යුතුය. රෝගියකු රෝහලක තැබීමට වෛද්යවරයෙකුට බල කළ හැකි සාධක තිබේ:
- කීටොඇසයිඩෝසිස් හෝ කෝමා (හයිපොග්ලයිසමික්, හයිපර්ස්මෝලර්, කීටොඇසිඩෝටික්)
- ඉන්සියුලින් ප්රතිකාරයට මාරුවීම අවශ්ය වන කාබෝහයිඩ්රේට් පරිවෘත්තීය දිරාපත් වීම;
- සනාල සංකූලතා වර්ධනය;
- දිවා රෝහලක සිදුවන දියවැඩියා පාසලේ රෝගී අධ්යාපනය.
වැදගත්! දියවැඩියා රෝගියා දැඩි ආහාර වේලක් අනුගමනය නොකරන්නේ නම් the ෂධ ප්රතිකාර මගින් ප්රති results ල නොලැබේ. දෙවන වර්ගයේ දියවැඩියා රෝගයේ දී, ආහාර වේලෙහි අමතර රාත්තල් ඉවත් කිරීම සහ ආහාර ගැනීමෙන් පසු දියවැඩියා රෝගියෙකු තුළ වර්ධනය විය හැකි පශ්චාත් පසු ග්ලයිසිමියාව වැළැක්වීම අරමුණු කළ යුතුය.
නිදොස් කරන ලද ශාරීරික ක්රියාකාරකම් ඉන්සියුලින් සඳහා ශරීරයේ සංවේදීතාව වැඩි දියුණු කිරීමට හිතකර බලපෑමක් ඇති කරයි, එය කාබෝහයිඩ්රේට් පරිවෘත්තීය සාමාන්යකරණයට හේතු වේ.
දෙවන වර්ගයේ දියවැඩියා .ෂධ
1 වන පරම්පරාවේ ප්රතිජීවක මුඛ drugs ෂධ:
- ක්ලෝරොප්රොපාමයිඩ්.
- ටොලාසාමයිඩ් (ටොලිනේස්).
- ටොල්බුටමයිඩ් (බියුටමයිඩ්).
2 වන පරම්පරාවේ මුඛ ප්රතිජීවක drugs ෂධ:
- ග්ලයිපයිසයිඩ්.
- නට්ග්ලිනයිඩ් (ග්ලිබෙන්ක්ලැමයිඩ්).
ප්රතිසම
මෙට්ෆෝමින්
දිනකට 500-850 mg / 2-3 මාත්රාවලට පවරා ඇත. ප්රතිරෝධය ජය ගැනීමට හෝ ඉන්සියුලින් සඳහා effectiveness ලදායීතාවය වැඩි කිරීමට drug ෂධය අවශ්ය වේ. මෙට්ෆෝමින් මෙහි contraindicated:
- වකුගඩු අකර්මණ්යතාවය හෝ ලැක්ටික් ඇසිඩෝසිස් වර්ධනය වීමේ ඉහළ සම්භාවිතාව;
- හෘදයාබාධ;
- ශල්ය මෙහෙයුම්;
- විකිරණශිලි කාරක භාවිතය;
- හයිපොක්සියා;
- අග්න්යාශය.
ඉතා පරිස්සමින්, මෙට්ෆෝමින් නියම කරනු ලැබේ:
- හෘදයාබාධ ඇති;
- උසස් වයස්වල රෝගීන්;
- මත්පැන් සමඟ;
- ටෙට්රාසයික්ලයින් සමඟ සංයුක්තව.
ඇකාර්බෝස්
වාචිකව 3 කින්, ආහාර වේලකට පෙර දිනකට 25-100 mg. පශ්චාත් පසුකාලීන හයිපර්ග්ලයිසිමියාව වර්ධනය වීම වැළැක්වීම සඳහා මෙය අවශ්ය වේ.
Acarbose මෙහි contraindicated:
- ulcerative colitis;
- වකුගඩු අසමත්වීම;
- අර්ධ බඩවැල් අවහිරතා;
- ගිනි අවුලුවන බඩවැල් රෝගය.
දෙවන වර්ගයේ දියවැඩියාව සහ සාම්ප්රදායික වෛද්ය විද්යාව
ජන පිළියම් භාවිතා කිරීම වෛද්යවරයා සමඟ එකඟ විය යුතුය. කිසිම අවස්ථාවක ඔබ දියවැඩියාව ස්වයං medic ෂධ නොකළ යුතුය.
චිකිත්සාව සහ රෝගය වැළැක්වීමේ ප්රධාන ක්රමය වෛද්ය ප්රතිකාර ලෙස සැලකෙන අතර විකල්ප වෛද්ය විද්යාවට සමාන්තරව යා හැකිය.
ආහාර හා ව්යායාම සඳහාද මෙයම වේ. Drugs ෂධ නොමැතිව දියවැඩියා සංකූලතා වලින් මිදීමට නොහැකිය. සාමාන්යයෙන්, ග්ලූකෝස් මට්ටම සාමාන්ය තත්වයට පත් කිරීම සඳහා ජන පිළියම් යොදා ගනී.
බේ කොළ මුදල් සම්භාරයක් වියදම්
- බේ කොළ 10 ක් මිලි ලීටර් 250 ක උතුරන වතුර වත් කරයි.
- පැය 2-3 ක් අවධාරනය කරන්න.
- චීස්ක්ලෝත් හරහා සිසිල් කළ මුදල් සම්භාරයක් වියදම් කර සමාන කොටස් තුනකට බෙදන්න.
කෑමට මිනිත්තු 30 කට පෙර මෙම පානය ගන්න.
අශ්වාරෝහක කිරි
- මුලින්ම ඔබ ගෙදර හැදූ ඇඹුල් පිසීමට අවශ්යයි (කිරි කාමර උෂ්ණත්වයේ දී පැසවීම).
- සිහින් කෝණයන් මත අශ්ව කරල් අඹරා 1 තේ හැදි එක් කරන්න. එහි ප්රති ing ලයක් ලෙස පානය කරන හැන්දක්.
- හොඳින් මිශ්ර කර පැය 6-8 අතර කාලයක් ශීතකරණයට දමන්න.
1 තේ හැදි සඳහා දිනකට 3 වතාවක් කෑමට පෙර මිනිත්තු 30 ක් ගන්න. හැන්දක්.
කරන්ට් ඇතුළු
- 1 තේ හැදි ගත යුතුය. වියළි කැඩුණු කරන්ට් ඇතුළු කොළ හැන්දක් (රසය සඳහා ඔබට බෙරි ටිකක් එකතු කළ හැකිය).
- උතුරන වතුර වීදුරුවක් වත් කර විනාඩි 30 ක් තබන්න.
- මුදල් සම්භාරයක් වියදම් කරන්න.
මෙම සුප් හොද්ද ආහාර නොතකා දිනකට ½ කෝප්පයක් සඳහා 4-5 වතාවක් ගත යුතුය.
දෙවන වර්ගයේ දියවැඩියාව සහ ගැබ් ගැනීම
දියවැඩියාව සමඟ ගැබ් ගැනීමක් කළ හැකි නමුත් කාන්තාවක් නිරන්තරයෙන් වෛද්යවරයෙකු විසින් නිරීක්ෂණය කළ යුතුය. මෙයට හේතුව දියවැඩියාවෙන් පෙළෙන කාන්තාවකට ගර්භණීභාවය හා දරු ප්රසූතියේ සංකූලතා ඇතිවීමේ අවදානම වැඩිය.
දෙවන වර්ගයේ දියවැඩියාව ඇති කාන්තාවක දරුවෙකු බිහි කිරීමේදී බොහෝ විට ඇතිවන සංකූලතා මෙන්න:
- ප්රමාද වූ විෂ වීම.
- ගබ්සා වීමේ තර්ජනය.
- වකුගඩු වල සංකූලතා.
දෙවන වර්ගයේ දියවැඩියාව 25% ක් තුළ උරුම වේ (එක් දෙමාපියෙකුට පමණක් රෝගය තිබේ නම්). ග්ලූකෝස් ඉක්මනින් වැදෑමහ තරණය කිරීම නිසා දියවැඩියාව ඇති කාන්තාවන් විශාල බරකින් උපත ලැබුවද ඔවුන් නොමේරූ විය හැකිය.
වැදගත්! දියවැඩියාවෙන් පෙළෙන කාන්තාවක් ගර්භණී සමයේදී අවම වශයෙන් 3 වතාවක් පරීක්ෂණ සඳහා රෝහලට යා යුතුය.
ගර්භණීභාවය ආරක්ෂා කර ගැනීමේ උපදේශනය පිළිබඳ ගැටළුව විසඳීම සඳහා මුල් අවධියේදී රෝහල් ගත කිරීම ද අවශ්ය වේ. දියවැඩියාව තුළ කලලරූපය දරා ගැනීම සඳහා ප්රතිවිරෝධතා ගණනාවක් ඇති බැවින්:
- ඉන්සියුලින් චිකිත්සාවට ප්රතිරෝධය;
- සනාල සංකූලතා;
- ස්වාමිපුරුෂයා තුළ දියවැඩියාව පැවතීම.
පළමු රෝහල්ගත කිරීමේදී, drug ෂධ චිකිත්සාව සහ ආහාර වේල නිවැරදි කරනු ලැබේ. ගර්භණී සමයේදී, ටැබ්ලට් වල සීනි අඩු කිරීම සඳහා ඔබට ප්රතිජීවක drugs ෂධ ලබා ගත නොහැක. නූපන් දරුවා තුළ අක්රමිකතා ඇති කළ හැකිය.
සති 24 දී රෝහල්ගත වීම සිදුවන්නේ රෝගයේ ගමන් මගෙහි පිරිහීම නිසා වන අතර එය සාමාන්යයෙන් පහළ අන්තයේ ඇති දෘෂ්ටි විතානයේ යාත්රා වලින් ඇතිවන සංකූලතා මගින් පෙන්නුම් කෙරේ. රෝගියාට ප්රමාණවත් ප්රතිකාර නොලැබුණහොත් ඇය දියවැඩියා කෝමා තත්වයට පත්වීමේ අවදානමක් ඇත.
ගර්භනී සති 36-37 අතර, නොමේරූ දරු උපත් සම්භාවිතාව ඉහළ ය. දියවැඩියාවෙන් පෙළෙන ගර්භනී කාන්තාවන් පරිණතභාවයට පත්වන්නේ කලාතුරකිනි. කලලරූපයේ පරිණතභාවය හේතුවෙන් සති 37 කට පෙර දරු ප්රසූතිය නුසුදුසු නමුත් සෑම සතියකම මවට ඇති අවදානම තියුනු ලෙස ඉහළ යයි.