දියවැඩියා රෝගය යනු විවිධ හේතූන් මත පැන නගින රෝග සමූහයකි, නමුත් එක් රෝග ලක්ෂණයක් සමඟ - හයිපර්ග්ලයිසිමියාව (රුධිරයේ ග්ලූකෝස් ඉහළ මට්ටමක පවතී). ඉන්සියුලින් හෝමෝනය ප්රමාණවත් නොවීම හෝ ශරීරයේ සෛල හා පටක වලට එහි බලපෑම උල්ලං violation නය කිරීම වැනි රෝගවලට එරෙහිව මෙම රෝගය වර්ධනය වේ.
ළමුන් තුළ දියවැඩියා රෝගය නූතන සමාජයේ තරමක් පොදු ව්යාධි විද්යාවකි. මෙයට හේතු වී ඇත්තේ රෝගයේ මුල් අවධියේදී රෝග විනිශ්චය වැඩි දියුණු කිරීම සහ රෝගයටම ජානමය නැඹුරුවක් දැක්වීමයි. ළමා දියවැඩියාවේ ලක්ෂණ, එහි වර්ග, හේතු, රෝග ලක්ෂණ සහ රෝගීන් රැකබලා ගැනීමේ මූලධර්ම මෙම ලිපියෙන් සාකච්ඡා කෙරේ.
ළමුන් හා නව යොවුන් වියේ දියවැඩියාව තහවුරු කිරීම සඳහා වන නිර්ණායක
"මිහිරි රෝග" රෝග විනිශ්චය තහවුරු කරනු ලබන්නේ හයිපර්ග්ලයිසිමියාව රසායනාගාරයෙන් තහවුරු කිරීම සහ රෝගයේ රෝග ලක්ෂණ පැවතීමෙනි. රෝග නිර්ණායක:
- 10 mmol / l ට වැඩි රුධිර සීනි දර්ශක අහඹු ලෙස තීරණය කිරීම (දවසේ ඕනෑම වේලාවක, ශරීරයේ නිෂ්පාදන පරිභෝජනය සමඟ කිසිදු සම්බන්ධයක් නොමැත);
- උදේ ආහාරයට පෙර උදෑසන 6.3 mmol / l ට වැඩි රුධිරයේ සීනි මට්ටම;
- ග්ලූකෝස් ඉවසීමේ පරීක්ෂණයේ පසුබිමට එරෙහිව මිහිරි විසඳුමක් පානය කිරීමෙන් මිනිත්තු 120 කට පසු ග්ලයිසිමියා දර්ශක 10 mmol / l ට වැඩි වේ.
වැදගත්! අපි කතා කරන්නේ කේශනාලිකා රුධිරයේ සීනි මට්ටම, එනම් ඇඟිල්ලෙන් ගත් ප්රමාණය ගැන ය. ශිරා රුධිරයේ දී, සංඛ්යා වැඩි වනු ඇත (පිළිවෙලින් 11.1 සහ 7).
"මිහිරි රෝගයක" ප්රධාන රෝග ලක්ෂණය වන්නේ හයිපර්ග්ලයිසිමියාවයි, කෙසේ වෙතත්, හේතු ගණනාවක් නිසා දියවැඩියා රෝගීන් තුළ හයිපොග්ලයිසමික් තත්වයක් වර්ධනය විය හැකිය
"ළමා දියවැඩියාව" යන සංකල්පයට අමතරව, "දුර්වල ග්ලූකෝස් ඉවසීම" යන යෙදුම ද ඇත. එහි අර්ථය වන්නේ දියවැඩියාව සහ ශරීරයේ සාමාන්ය සීනි හෝමියස්ටැසිස් අතර මායිම් තත්වයයි. මෙම යෙදුමේ දෙවන නම පූර්ව දියවැඩියාවයි, එයින් අදහස් කරන්නේ දරුවෙකු “මිහිරි රෝගයක්” ඇතිවීමේ වැඩි අවදානමක් ඇති කණ්ඩායමකට ඇතුළත් කිරීමයි.
ව්යාධි විද්යාව ග්ලූකෝස් ඉවසීමේ පරීක්ෂණයෙන් සනාථ වේ. මිහිරි ග්ලූකෝස් ද්රාවණයක් පරිභෝජනය කිරීමෙන් පැය 2 කට පසු ග්ලයිසිමියා අගයන් 7.8 mmol / L සිට 11.1 mmol / L දක්වා පරාසයක පවතී නම් වෛද්යවරයා එන්ජීටී ගැන සිතයි.
පළමු වර්ගයේ රෝග දරුවන් තුළ වර්ධනය වන්නේ කෙසේද?
ළමුන් තුළ පළමු වර්ගයේ දියවැඩියාව අග්න්යාශයේ හෝමෝන ඉන්සියුලින් ප්රමාණවත් නොවීම මගින් සංලක්ෂිත වේ. සීනි අණු පර්යන්ත පටක හා සෛල වෙත ප්රවාහනය කිරීම සඳහා මෙම ද්රව්යය අවශ්ය වේ. යකඩට අවශ්ය හෝමෝනය රුධිරයට මුදා හැරීමට නොහැකි නම්, ග්ලූකෝස් බොහොමයක් රුධිර ප්රවාහයේ පවතින අතර ශරීරය ශක්ති සාගින්නෙන් පෙළෙන්නට පටන් ගනී.
රුධිරයේ ග්ලූකෝස් සමුච්චය වීමට සමගාමීව, රෙඩොක්ස් ඇතුළු සියලුම පරිවෘත්තීය ක්රියාවලීන් උල්ලං is නය වේ. ඉන්සියුලින් iency නතාවයේ පසුබිමට එරෙහිව, මේද පරිවෘත්තීය උල්ලං violation නය වීමක්, රුධිරයේ හා මුත්රා වල කීටෝන සමුච්චය වීම සහ මුත්රා වල සීනි පෙනුම (ග්ලූකෝසුරියා) ඇත.

ව්යාධි විද්යාවේ ඉන්සියුලින් මත රඳා පවතින ආකාරයක් වර්ධනය කිරීමේ යාන්ත්රණය
ක්රමයෙන්, පළමු වර්ගයේ රෝග ප්රගතිය, සමේ හා ශ්ලේෂ්මල පටලවල rop න දෝෂ ඇති වන අතර, විශාල හා කුඩා යාත්රා වලට බලපෑම් ඇති වන අතර මධ්යම ස්නායු පද්ධතිය දුක් විඳිනවා.
ප්රකෝපකාරී සාධක:
- වෛරස් සම්භවයක් ඇති ආසාදන (එන්ටෝ වයිරස්, ශ්වසන වෛරස්, කොක්සැකි වෛරසය, රුබෙල්ලා);
- යාන්ත්රික තුවාල;
- ආතතියේ බලපෑම;
- විෂ සහ විෂ සහිත ද්රව්ය (මධ්යසාර, නයිට්රේට්, medicines ෂධ, සායම්);
- නිසි පෝෂණය නොමැතිකම.
ළමුන් හා නව යොවුන් වියේ ව්යාධි විද්යාව 2 ක්
ළමුන් තුළ දෙවන වර්ගයේ දියවැඩියාව වැනි ව්යාධි විද්යාව සමඟ නවීන ළමා රෝග වැඩි වැඩියෙන් දක්නට ලැබේ. මෙම රෝගය සෞඛ්ය සේවා පද්ධතියට වඩ වඩාත් වැදගත් ගැටළුවක් බවට පත්වෙමින් තිබේ. මෙම රෝගයේ ඉන්සියුලින් නොවන යැපෙන ස්වරූපය වැඩිහිටියන්ට පමණක් ආවේණික වන බව කලින් විශ්වාස කරන ලදී. මේ වන විට, පළමු වර්ගයේ රෝගයේ මූලික රෝග විනිශ්චය සහිත බොහෝ දරුවන්ට මුලදී ව්යාධි විද්යාවේ වැරදි අනුවාදයක් ලබා දී ඇත. ඔවුන්ට දෙවන වර්ගයේ රෝගයක් ඇති බව පෙනී ගියේය.
ඉන්සියුලින් නොවන යැපෙන ස්වරූපය හමු වේ:
- දෙවන දශකය තුළ තරුණ වයසේදී (සාමාන්ය වයස - අවුරුදු 14);
- බොහෝ විට අප්රිකානුවන්, මෙක්සිකානු, ආසියානුවන්;
- රෝගී දරුවන්ගෙන් 70% ක්ම ඊළඟ in ාතියාට එකම රෝගයකින් පෙළෙති;
- බොහෝ දරුවන් සහ නව යොවුන් දරුවන් අසාමාන්ය බරින් පෙළෙනවා;
- ළමුන්ගෙන් 30% ක් වැරදියට රෝග විනිශ්චය කරන්නේ රුධිරයේ හා මුත්රා වල කීටෝන සිරුරු ඇතිවීම නිසාය.
- ළමුන්ගෙන් 15% ක් තුළ, ව්යාධි විද්යාව දැනටමත් සංකූලතා වර්ධනය වන විට තීරණය වේ.

දියවැඩියාවේ ප්රධාන ආකාර දෙකක් සහ එහි අග්න්යාශයේ වර්ගය වෙනස් ලෙස හඳුනා ගැනීම
රෝග අවධීන් සහ ඒවායේ ලක්ෂණ
මෙම අංශය දියවැඩියාවේ ඉන්සියුලින් මත රඳා පවතින ආකාරය කෙරෙහි අවධානය යොමු කරනු ඇත. පළමු වර්ගයේ රෝගයට ව්යාධි විද්යාවේ ප්රගතිය සමඟ එකිනෙකා අනුගමනය කරන අදියර කිහිපයක් ඇත.
පූර්ව අවධිය
කාලය මාස කිහිපයක් සිට අවුරුදු කිහිපයක් දක්වා පැවතිය හැකිය. මෙම අදියරේදී රෝගයේ රෝග ලක්ෂණ නොපවතින අතර පුද්ගලයා රෝගය පවතින බවට සැක නොකරයි. අග්න්යාශයේ, ඉන්සියුලින් සහ කාබෝහයිඩ්රේට් පරිවෘත්තීය ක්රියාවලියට සක්රීයව සම්බන්ධ වන අනෙකුත් ද්රව්යවල පරිවාරක උපකරණවල බීටා සෛල වලට ප්රතිදේහ තිබීම රෝගියාගේ ශරීරයේ පූර්ව අවධියේ අවසානයේ දී පමණක් තීරණය කළ හැකිය.
රෝග ආරම්භය
 දරුවෙකු තුළ සීනි සඳහා රුධිර පරීක්ෂාව සහ එහි සම්මතය
දරුවෙකු තුළ සීනි සඳහා රුධිර පරීක්ෂාව සහ එහි සම්මතයව්යාධිජනක තත්ත්වය පිළිබඳ සායනික චිත්රයක් නොමැති විට පවා රෝගී දරුවන් හඳුනාගත හැකි බව සායනික අධ්යයනයන් පෙන්වා දී ඇත. නිදසුනක් වශයෙන්, පරීක්ෂා කරන ලද ළමුන් හා නව යොවුන් දරුවන්ගෙන් 70% කට ඔවුන්ගේ සෞඛ්ය තත්වය පිළිබඳ කිසිදු පැමිණිල්ලක් නොමැතිව දියවැඩියාව වැළඳී ඇත.
එක් ළමුන් කණ්ඩායමක් තුළ, රෝග ලක්ෂණ වේගයෙන් වර්ධනය වේ, වේගයෙන් වැඩි වේ, තවත් අයෙකු තුළ - දීර් period කාලයක් තිස්සේ වර්ධනය වේ. රෝගයේ රෝග ලක්ෂණ පහත සාකච්ඡා කෙරේ.
අර්ධ සමනය කිරීමේ අවධිය
මෙම කාල පරිච්ඡේදය රෝගයේ ප්රකාශනයන්හි "වඳවීම" මගින් සංලක්ෂිත වේ. දරුවෙකු තුළ දියවැඩියා රෝගයට වන්දි අවශ්ය වේ, මන්ද එය සම්පූර්ණයෙන්ම නවීන වෛද්ය විද්යාවට පරාජය කළ නොහැකි බැවිනි. ඔහුගේ ග්ලයිකෝසිලේටඩ් හීමොග්ලොබින් 7% නොඉක්මවන විට රෝගියා අර්ධ වශයෙන් සමනය කිරීමේ අවධියට ඇතුළු වන බවට මතයක් පවතින අතර ඉන්සියුලින් ප්රතිකාර සඳහා භාවිතා කරන හෝමෝනය දිනකට ශරීර බර කිලෝග්රෑමයකට ඒකක 0.5 ට වඩා වැඩි නොවේ.

එන්නත් කරන ලද හෝමෝන ද්රාවණය අඩු කරන අතරම ප්රශස්ත ග්ලයිසිමියා සංඛ්යා පවත්වා ගැනීමට ඇති හැකියාව පෙන්නුම් කරන්නේ රෝග වන්දි ලබා ගැනීමයි
ඉන්සියුලින් චිකිත්සාව අතරතුර, ප්රතිකාර ආරම්භයේ සිට මාස කිහිපයක් ඇතුළත දරුවෙකුට ස්ථාවර වන්දි ලබා ගත හැකි අවස්ථා තිබේ. තාවකාලිකව හෝමෝන ක්රියාකාරී ද්රව්ය පරිපාලනය අවලංගු කරන ලදි.
ස්ථිර ඉන්සියුලින් යැපුම් අවධිය
අග්න්යාශයේ අධික ලෙස ක්ෂය වීමේ පසුබිමට එරෙහිව රෝගියාට වඩාත් දුෂ්කර අවධියකට මාරුවීම, අනුකූල ව්යාධි එකතු කිරීම සිදු වේ. ඔවුන් වයසින් වැඩෙත්ම පුද්ගලයෙකුට තවදුරටත් හෝමෝන ප්රතිකාර ප්රතික්ෂේප කළ නොහැකිය. වැඩිහිටි දියවැඩියා රෝගීන් සඳහා වන ග්රන්ථි බද්ධ කිරීම සුළු රෝගීන් සඳහා නිර්දේශ නොකරයි. මන්දයත් මෙම ක්රියාවලිය සඳහා වකුගඩු වලට විෂ සහිත බලපෑමක් ඇති drugs ෂධ භාවිතා කිරීම අවශ්ය වේ.
ළමා දියවැඩියාවේ රෝග ලක්ෂණ
"මිහිරි රෝගයක" සායනික චිත්රය රඳා පවතින්නේ ව්යාධි විද්යාවේ කුමන අවධියේද යන්න මතය. පූර්ව දියවැඩියාවට කිසිදු ප්රකාශනයක් නොමැත; රසායනාගාර පරීක්ෂණ වලදී ග්ලයිසමික් සංඛ්යා සාමාන්ය සීමාවන් තුළ පවතී. ඊළඟ අදියර කරා යාම සඳහා අවදානම් සාධක තිබේ: රෝගී relatives ාතීන් සිටීම, ඉහළ උපත් බර, ඕනෑම උපාධියක තරබාරුකම, දියවැඩියාවෙන් පෙළෙන දෙමව්පියන්ගෙන් උපත ලැබූ නිවුන් දරුවන්.
රෝගයේ ගුප්ත අවධියේ රෝග ලක්ෂණ නොමැත, රෝගීන් රෝගයක් ඇති බවට සැක නොකරනු ඇත. ඔබ එවැනි රෝගියෙකුගෙන් උදෑසන රුධිරය නිරාහාරව විශ්ලේෂණය කළහොත්, ප්රති results ල සාමාන්ය සීමාවන් තුළ පැවතිය හැකිය, කෙසේ වෙතත්, දිවා කාලයේදී සීනිවල තියුණු ඉහළ යාමක් දක්නට ලැබේ. ග්ලූකෝස් ඉවසීමේ පරීක්ෂණයක් මගින් තත්වය තහවුරු කිරීම සිදු වේ.

ළදරුවා පරීක්ෂා කිරීම නිරන්තරයෙන් සිදු කරනුයේ, ඔහුගේ උපතේ සිටම ආරම්භ වන අතර, එමඟින් එන්ඩොක්රිනෝපති ඇති බව හඳුනා ගැනීමට ඔබට ඉඩ සලසයි.
රෝගයේ ප්රකාශිත අවධිය (අධික දියවැඩියාව) සංලක්ෂිතව ඇත්තේ වයස අවුරුදු දක්වා ළමුන්, පෙර පාසල් වයසේ රෝගීන්, නව යොවුන් වියේ දරුවන් තුළ විචිත්රවත් සායනික චිත්රයකි. පළමු සං signs ා:
- මුත්රා විශාල ප්රමාණයක් වෙන් කිරීම;
- නිරන්තර පිපාසය;
- වියළි මුඛය
- සමේ වියළි බව සහ කැසීම, පරීක්ෂා කිරීමේදී සීරීම් දැකිය හැකිය;
- දීප්තිමත් දිව, කම්මුලේ එකම වර්ණය;
- ළදරුවන්ට බොහෝ විට ඩයපර් කුෂ් ,, ජානමය අවයව ඉදිමීම ඇති වේ.
රෝගියාගේ තත්වය ප්රාථමික රෝග විනිශ්චය සහ අධීක්ෂණය
රෝගයේ පැවැත්ම තහවුරු කිරීම සහ ග්ලයිසිමියා මට්ටම නිරන්තරයෙන් අධීක්ෂණය කිරීම එකම ක්රම වේ. රුධිරයේ සීනි මට්ටම පැහැදිලි කිරීම, මධ්යම ස්නායු පද්ධතිය, වකුගඩු, දෘශ්ය විශ්ලේෂකය වැනි නිදන්ගත සංකූලතා ඇතිවීම වැළැක්වීම සහ හයිපෝ හා හයිපර්ග්ලයිසිමියා ඇතිවීම අවම කිරීම සඳහා ඒවා අවශ්ය වේ.
රුධිරයේ සීනි
රසායනාගාර ක්රම කිහිපයක් භාවිතා කරන්න:
- කේශනාලිකා රුධිරය ඇඟිල්ලෙන් ගැනීම;
- ශිරා රුධිර පරීක්ෂාව;
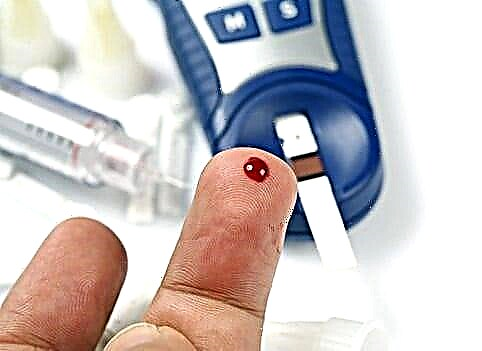
- සී express ්රගාමී ක්රමය, නිවසේදී සිදු කරනු ලැබේ (ග්ලූකෝමීටර).
පළමු ක්රම දෙක වෛද්ය ආයතනවල කොන්දේසි යටතේ පමණක් සිදු කෙරේ. දෙදෙනාම හිස් බඩක් මත සිටින අතර, විෂයය සඳහා විශේෂ සූදානමක් අවශ්ය වේ (ද්රව්ය ගැනීමට පෙර ආහාර ගැනීම සහ පානය කිරීම ප්රතික්ෂේප කිරීම, වෛද්යවරයෙකුගේ අවසරය ඇතිව taking ෂධ ගැනීම ප්රතික්ෂේප කිරීම, දත් මදින්න, චුවිංගම් භාවිතා කිරීම, දුම් පානය කිරීම).

කේශනාලිකා රුධිරය යනු දරුවාගේ ශරීරයේ සාමාන්ය තත්වය තක්සේරු කිරීමට ඉඩ සලසන ජෛව ද්රව්යයකි
දෙවන ක්රමය ඕනෑම තැනක භාවිතා කළ හැකිය: රැකියාවේදී, නිවසේදී, රෝහලේදී, ගුවන් යානයෙන්, නිවාඩුවට. විශේෂ අතේ ගෙන යා හැකි උපකරණයක් භාවිතා කරයි. ලුහු lined ු කලාපයට යොදන ප්රතික්රියාකාරක සහිත පරීක්ෂණ තීරු එයට ඇතුල් කරනු ලැබේ. මිනිස් රුධිර බිංදුවක් මෙහි යවනු ලබන අතර, උපාංගය තිරයේ ඇති ග්ලයිසිමියා දර්ශක තක්සේරු කිරීම පිළිබඳ දත්ත සපයයි.
මුත්රා සීනි
රීතියක් ලෙස, රුධිරයේ එහි දර්ශක 10 mmol / L සීමාව පසු කරන විට මුත්රා වල ග්ලූකෝස් දර්ශණය වේ. ක්රමයේ අවාසිය නම් ගතිකයේ ප්රතිකාරයේ effectiveness ලදායීතාවය පාලනය කිරීමට ඇති නොහැකියාව, එනම් ඇතැම් .ෂධ භාවිතය සඳහා ග්ලයිසිමියා ප්රතික්රියා කිරීමයි. ග්ලූකෝසුරියා අධීක්ෂණය කිරීම සඳහා, සීනි සාන්ද්රණය මත පදනම්ව මුත්රා සමඟ ස්පර්ශ වීමෙන් ඒවායේ වර්ණය වෙනස් කරන පරීක්ෂණ තීරු භාවිතා කරයි.
රුධිරයේ සහ මුත්රා වල කීටෝන් සිරුරු වල දර්ශක
දියවැඩියාවට එරෙහි ඇසිටෝන් පහත සඳහන් අවස්ථා වලදී මුත්රා වල දක්නට ලැබේ:
- රුධිරයේ මොනොසැකරයිඩයේ පාලනයකින් තොරව දර්ශක;
- විවේචනාත්මක ඉන්සියුලින් iency නතාවය;
- අන්තර් කාලීන රෝග ඇතිවීම;
- ketoacidotic තත්වය.
ප්රති results ල අර්ථ නිරූපණය (mmol / l වලින්):
- 0.5 ට අඩු - “කීටෝනවල අංශු මාත්ර”;
- 0.5-1.5 - "කුඩා මුදල";
- 1,5-4 - "මධ්යස්ථ මුදල";
- 4-8 - "සාමාන්ය මුදල";
- 8 ට ඉහළින් - "ඉහළ ප්රමාණය".

පරීක්ෂණ තීරු සඳහා වන උපදෙස් මඟින් ඇසිටෝන් සිරුරු මට්ටමේ සංඛ්යා සමඟ ප්රති result ලයේ වර්ණය අනුරූප වේ
දත්ත පටිගත කිරීම
රෝගී දරුවෙකුගේ දෙමව්පියන් හෝ යෞවනයා විසින්ම පෞද්ගලික දිනපොතක් තබා ගත යුතුය. නිවසේ රෝග නිර්ණයන්, අනුකූල ව්යාධි විද්යාව, ශාරීරික ක්රියාකාරකම් සහ දවස පුරා පරිභෝජනය කරන ආහාර සම්බන්ධ සියලු දත්ත පටිගත කිරීම සඳහා මෙය පහසු වේ.
ඒ හා සමාන දිනපොතක් තබා ගන්නේ කෙසේද යන්න පිළිබඳ තොරතුරු අන්තරාසර්ග විද්යාත්මක පැතිකඩක්, දියවැඩියා පාසලක් සහ පටු පැතිකඩ සහිත රෝහල්වල වෛද්ය ආයතනවල දැන්වීම් පුවරු වල සොයාගත හැකිය.
ප්රතිකාර මූලධර්ම
වැඩිහිටි දියවැඩියා රෝගියෙකු මෙන් රෝගී දරුවෙකුට උපකාර කිරීමේ පදනම ආහාර චිකිත්සාවයි. වෛද්යවරු සුපුරුදු ආහාර වේල පිළිබඳ සම්පූර්ණ සමාලෝචනයක් නිර්දේශ කරති, දෛනික කැලරි ප්රමාණය පැහැදිලිව නිරීක්ෂණය කරන්න, සීනි සහ සංයුතියේ වේගවත් කාබෝහයිඩ්රේට් සහිත ආහාර ප්රතික්ෂේප කරති.
ආහාර අවම වශයෙන් 6 ගුණයක් විය යුතුය (ප්රධාන ආහාර වේල් අතර ඔබට සැහැල්ලු කෑම අවශ්ය වේ). ජීර්ණය කළ හැකි කාබෝහයිඩ්රේට් තන්තු හා ආහාරමය තන්තු වලින් පොහොසත් ආහාර මගින් ප්රතිස්ථාපනය වේ. සුදු සහල්, සෙමොලිනා, තිරිඟු පිටි දීසි, අර්තාපල්, තම්බා කැරට් සීමා කරන්න.
ළමුන් තුළ දියවැඩියාව සඳහා ආහාර ගැනීම මනාප ලබා දෙයි:
- එළවළු;
- පළතුරු
- ධාන්ය වර්ග;
- කෙට්ටු මස් සහ මාළු;
- කිරි නිෂ්පාදන.
වැදගත්! ආහාර තම්බා, ඉස්ටුවක්, බේක් කළ යුතුය. මේද, දුම්, අච්චාරු දමන නිෂ්පාදන අතහැර දැමීම අවශ්ය වේ.

සෞඛ්ය සම්පන්න ආහාර වලට අමතරව, දරුවා දවස පුරා ප්රමාණවත් තරම් ජලය පානය කළ බව ඔබ පාලනය කළ යුතුය
ඉන්සියුලින් චිකිත්සාව
ළමුන් හා නව යොවුන් වියේ හෝමෝන ප්රතිස්ථාපන ප්රතිකාර සඳහා අවශ්යතා:
- එන්නත් කරන ලද ද්රාවණයේ බර දිනකට බර කිලෝග්රෑමයකට ඒකක 1 නොඉක්මවිය යුතුය;
- රෝග විනිශ්චය තහවුරු කළ වහාම - PIECES 0.5 දක්වා, පසුව - 0.7-0.8 PIECES;
- drug ෂධයේ දෛනික මාත්රාව රාත්රී මාත්රාව මෙන් දෙගුණයක් විය යුතුය;
- “දිගු” ඉන්සියුලින් “කෙටි” එන්නත් සමඟ ඒකාබද්ධ කළ යුතුය;
- දිරාපත් වූ තත්වයට “කෙටි” ඉන්සියුලින් එන්නත් කිරීම අවශ්ය වේ;
- අතිශයින්ම පිරිසිදු කළ විසඳුම් භාවිතා කරනු ලැබේ.
ඉන්සියුලින් චිකිත්සාව සඳහා භාවිතා කරන drugs ෂධ සඳහා උදාහරණ:
- අල්ට්රාෂෝට් සහ කෙටි ක්රියාකාරිත්වයේ ක්රම - හුමලොග් 100, හුමුලින් නිත්ය 100.
- මධ්යම කාලීන ඉන්සියුලින් - හියුමුලින් 100, ප්රෝටාෆාන් 40.
- "දිගු" drugs ෂධ - ඩෙටිමීර්, ලෙවෙමීර්, ලැන්තස්.
සාම්ප්රදායික ඉන්සියුලින් සිරින්ජ, සිරින්ජ පෑන්, ඉන්සියුලින් පොම්ප භාවිතා කරමින් ඉන්සියුලින් ප්රතිකාරය සිදු කරනු ලැබේ. රෙගුලාසි සහ මාත්රාව සහභාගී වන වෛද්යවරයා විසින් තනි තනිව තෝරා ගනු ලැබේ.
පුරෝකථනය
මේ මොහොතේ, පළමු වර්ගයේ දියවැඩියාවට ප්රතිකාර නොකෙරේ, එබැවින් වන්දි ලබා ගැනීම ප්රතිකාරයේ ප්රධාන ඉලක්කය ලෙස සැලකේ. රෝගී දරුවන්ගේ ආයු අපේක්ෂාව රඳා පවතින්නේ ග්ලයිසිමියා සංඛ්යා පිළිගත හැකි සීමාවන් තුළ තබා ගැනීමට හැකිවීම මෙන්ම ආබාධිත තත්වයට හේතු විය හැකි නිදන්ගත සනාල සංකූලතා වර්ධනය වන වේලාව මත ය.

රෝගී දරුවෙකුට තමා අනෙක් සියල්ලන් මෙන් නොවන බව හැඟිය යුතු නැත, ඔහුගේ දෑස් සතුටින් බැබළවිය යුතුය (මෙය සාක්ෂාත් කර ගැනීම දෙමාපියන්ගේ කාර්යය වේ)
ආබාධිතභාවය තහවුරු කිරීමේ ගැටළුව බොහෝ විට සාකච්ඡා කරනු ලැබේ, නමුත් පැහැදිලි පිළිතුරක් නොමැත. රීතියක් ලෙස, දිරාපත් වූ ළමුන් සඳහා ආබාධිත කණ්ඩායමක් පිහිටුවිය යුතුය, වකුගඩු වලින් සංකූලතා ඇති විය යුතුය, ඔබ ගැන සැලකිලිමත් වීමට ඉඩ නොදෙන සීඑන්එස් දෘශ්ය විශ්ලේෂකයට අනවසර පුද්ගලයින් පැමිණ සිටීම සහ උපකාර අවශ්ය වේ.
වැළැක්වීමේ පියවර
වැළැක්වීම සඳහා පහත සඳහන් ක්රියාකාරකම් ඇතුළත් වේ:
- සෞඛ්ය සම්පන්න ආහාර ගැනීම
- ප්රමාණවත් ශාරීරික ක්රියාකාරකම්;
- අතිරික්ත බරට එරෙහිව සටන් කරන්න;
- වාර්ෂික වෛද්ය පරීක්ෂණය;
- නින්ද, විවේකය සහ ක්රියාකාරකම් සඳහා කාලය නිසි ලෙස බෙදා හැරීම.
“මිහිරි රෝගයක්” ඇතිවීමට නැඹුරු වූ පුද්ගලයෙකු එවැනි නිර්දේශ අනුගමනය නොකරන්නේ නම්, රෝගය වැළඳීමේ අවදානම කිහිප වතාවක් වැඩි වන අතර දරුණු තරබාරුකම පවතින විට - 10 ගුණයක් දක්වා.