පසුගිය දශකය තුළ දියවැඩියා රෝගීන්ගේ සංඛ්යාව දෙගුණයකින් වැඩි වීමක් පෙන්නුම් කරයි. "මිහිරි" රෝගයේ මරණයට ප්රධානතම හේතුවක් වන්නේ දියවැඩියා නෙෆ්රොෆති ය. වාර්ෂිකව, රෝගීන් 400,000 ක් පමණ නිදන්ගත වකුගඩු අකර්මණ්යතාවයේ ප්රමාද අවධියක් වර්ධනය කරයි, ඒ සඳහා රක්තපාත හා වකුගඩු බද්ධ කිරීම අවශ්ය වේ.
සංකූලතාව යනු ප්රගතිශීලී හා ආපසු හැරවිය නොහැකි ක්රියාවලියකි (ප්රෝටීනියුරියා අවධියේදී), ඒ සඳහා ක්ෂණික සුදුසුකම් ලත් මැදිහත් වීමක් සහ දියවැඩියා රෝගියාගේ තත්වය නිවැරදි කිරීම අවශ්ය වේ. දියවැඩියාව තුළ නෙෆ්රොෆති ප්රතිකාර කිරීම ලිපියේ සලකා බලනු ලැබේ.
රෝග ප්රගති සාධක
රෝගීන්ගේ ලක්ෂණය වන ඉහළ සීනි මට්ටම සංකූලතා වර්ධනයට හේතු වේ. වෙනත් සාධක සක්රීය කරන්නේ හයිපර්ග්ලයිසිමියාවයි:
- අන්තරාසර්ග අධි රුධිර පීඩනය (වකුගඩු වල ග්ලෝමෙරුලි තුළ පීඩනය වැඩි වීම);
- පද්ධතිමය ධමනි අධි රුධිර පීඩනය (සම්පූර්ණ රුධිර පීඩනය වැඩි වීම);
- හයිපර්ලිපිඩිමියා (රුධිරයේ අධික මේද මට්ටම).
සෛලීය මට්ටමින් වකුගඩු ව්යුහයන්ට හානි කිරීමට හේතු වන්නේ මෙම ක්රියාවලීන් ය. ඉහළ ප්රෝටීන් සහිත ආහාරයක් භාවිතා කිරීම (නෙෆ්රොෆති සමඟ, එබැවින් මුත්රා වල ඇති ප්රෝටීන් ද්රව්ය ප්රමාණය වැඩි වීම ව්යාධි විද්යාවේ ඊටත් වඩා ප්රබල ප්රගතියකට තුඩු දෙයි) සහ රක්තහීනතාවය අතිරේක සංවර්ධන සාධක ලෙස සැලකේ.
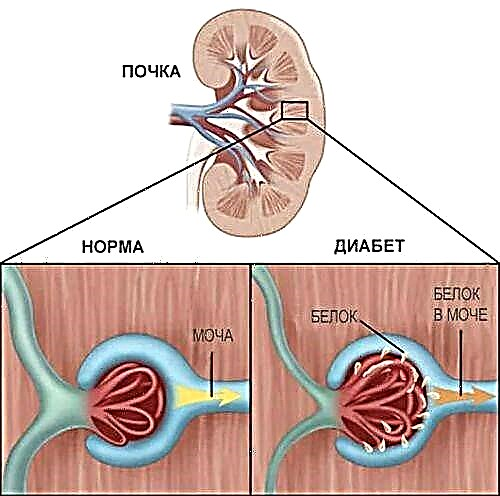
මුත්රා වල ප්රෝටීන් පෙනුම දියවැඩියාවේ නෙෆ්රොෆති රෝගයේ ප්රධාන ලකුණකි
වර්ගීකරණය
දියවැඩියාවේ පසුබිමට එරෙහිව වකුගඩු වල ව්යාධි විද්යාවේ නවීන බෙදීම අදියර 5 ක් ඇති අතර, පළමු දෙක පූර්වාරක්ෂාව ලෙස සලකනු ලබන අතර, අනෙක් ඒවා සායනික වේ. පූර්ව විද්යාත්මක ප්රකාශනයන් යනු වකුගඩු වල සෘජුවම සිදුවන වෙනස්කම්, ව්යාධි විද්යාවේ පැහැදිලි රෝග ලක්ෂණ නොමැත.
විශේෂ ist යාට තීරණය කළ හැකිය:
- වකුගඩු වල අධි පිරවීම;
- ග්ලෝමියුලර් පහළම මාලය thick ණවීම;
- mesangial matrix හි ප්රසාරණය.
මෙම අවස්ථා වලදී, මුත්රා පිළිබඳ සාමාන්ය විශ්ලේෂණයේ කිසිදු වෙනසක් නොමැත, රුධිර පීඩනය බොහෝ විට සාමාන්යය වේ, අරමුදලේ යාත්රා වල කැපී පෙනෙන වෙනස්කම් නොමැත. කාලෝචිත මැදිහත්වීම සහ ප්රතිකාර ලබා දීමෙන් රෝගියාගේ සෞඛ්යය යථා තත්ත්වයට පත් කළ හැකිය. මෙම අදියර ආපසු හැරවිය හැකි යැයි සැලකේ.
සායනික අවධීන්:
- ආරම්භක දියවැඩියා නෙෆ්රොෆති;
- දරුණු දියවැඩියා නෙෆ්රොෆති;
- යුරේමියාව.
පූර්ව ඩයලිසිස් ප්රතිකාර
චිකිත්සාව සමන්විත වන්නේ ආහාර වේලක් අනුගමනය කිරීම, කාබෝහයිඩ්රේට් පරිවෘත්තීය නිවැරදි කිරීම, රුධිර පීඩනය අඩු කිරීම සහ මේද පරිවෘත්තීය යථා තත්වයට පත් කිරීම ය. වැදගත් කරුණක් වන්නේ ඉන්සියුලින් ප්රතිකාර මගින් හෝ සීනි අඩු කරන .ෂධ භාවිතයෙන් දියවැඩියාවට වන්දි ලබා ගැනීමයි.

නෙෆ්රොලොජිස්ට් - දියවැඩියා රෝගීන්ගේ වකුගඩු ආබාධ සම්බන්ධයෙන් කටයුතු කරන විශේෂ ist යෙක්
Drug ෂධ නොවන ප්රතිකාර පහත සඳහන් කරුණු මත පදනම් වේ:
- ශාරීරික ක්රියාකාරකම් වැඩි වීම, නමුත් සාධාරණ සීමාවන් තුළ;
- දුම්පානය සහ මත්පැන් පානය ප්රතික්ෂේප කිරීම;
- පීඩාකාරී අවස්ථාවන්හි බලපෑම සීමා කිරීම;
- මනෝ-චිත්තවේගීය පසුබිම වැඩිදියුණු කිරීම.
ආහාර චිකිත්සාව
පෝෂණය නිවැරදි කිරීම සමන්විත වන්නේ දියවැඩියාව සඳහා සාමාන්ය වන වේගයෙන් ජීර්ණය වන කාබෝහයිඩ්රේට් ප්රතික්ෂේප කිරීම පමණක් නොව, අංක 7 වගුවේ මූලධර්මවලට අනුකූලවය. සමබර අඩු කාබ් ආහාර වේලක් නිර්දේශ කරනු ලබන අතර, එමඟින් රෝගියාගේ ශරීරය අවශ්ය පෝෂ්ය පදාර්ථ, විටමින් සහ හෝඩුවාවක් ලබා ගත හැකිය.
ශරීරයට ලැබෙන ප්රෝටීන් ප්රමාණය දිනකට ශරීර බර කිලෝග්රෑමයකට ග්රෑම් 1 නොඉක්මවිය යුතුය. රුධිර නාල වල තත්වය වැඩි දියුණු කිරීම සඳහා ලිපිඩ මට්ටම අඩු කිරීම අවශ්ය වන අතර “නරක” කොලෙස්ටරෝල් ඉවත් කරයි. පහත නිෂ්පාදන සීමිත විය යුතුය:
- පාන් සහ පැස්ටා;
- ටින් කළ ආහාර;
- marinades;
- දුම් මස්;
- ලුණු;
- දියර (දිනකට ලීටර් 1 දක්වා);
- සෝස්;
- මස්, බිත්තර, මේදය.

අඩු ප්රෝටීන් සහිත ආහාර වේලක් අනුගමනය කිරීම නෙෆ්රොෆති රෝගයට ප්රතිකාර කිරීමේ පදනම වේ
එවැනි ආහාර වේලක් දරු ප්රසූතියේදී, බෝවන ස්වභාවයේ උග්ර ව්යාධි සහිතව, ළමා කාලයේ දී contraindicated.
රුධිරයේ සීනි නිවැරදි කිරීම
දියවැඩියා නෙෆ්රොෆති වර්ධනයේ ප්රේරකය ලෙස සැලකෙන ඉහළ ග්ලයිසිමියාව බැවින්, සීනි මට්ටම අවසර ලත් පරාසය තුළ ඇති බව සහතික කිරීමට සෑම උත්සාහයක්ම ගත යුතුය.
7% ට වඩා වැඩි දර්ශකයක් හයිපොග්ලයිසමික් තත්වයන් ඇතිවීමේ වැඩි අවදානමක් ඇති රෝගීන්ට මෙන්ම හෘද රෝග ඇති රෝගීන්ට සහ ඔවුන්ගේ ආයු අපේක්ෂාව සීමිත බව සඳහා අවසර දෙනු ලැබේ.
ඉන්සියුලින් චිකිත්සාව සමඟ, තත්වය නිවැරදි කිරීම භාවිතා කරනු ලබන drugs ෂධ, ඒවායේ පරිපාලනය සහ මාත්රා පාලන ක්රම සමාලෝචනය කිරීමෙන් සිදු කෙරේ. හොඳම තන්ත්රය දිනකට 1-2 වතාවක් දීර් ins කාලීන ඉන්සියුලින් එන්නත් කිරීම සහ ශරීරයේ සෑම ආහාර වේලකටම පෙර “කෙටි” drug ෂධයක් ලෙස සැලකේ.
දියවැඩියා නෙෆ්රොෆති ප්රතිකාර සඳහා සීනි අඩු කරන drugs ෂධ ද භාවිතයේ ලක්ෂණ ඇත. තෝරාගැනීමේදී, රෝගියාගේ ශරීරයෙන් ක්රියාකාරී ද්රව්ය ඉවත් කිරීමේ ක්රම සහ of ෂධවල c ෂධවේදය සැලකිල්ලට ගත යුතුය.
වැදගත් කරුණු
විශේෂ ists යින්ගේ නවීන නිර්දේශ:
 දියවැඩියා ඇන්ජියෝපති
දියවැඩියා ඇන්ජියෝපති- ලැක්ටික් ඇසිඩෝසිස් කෝමා අවදානම හේතුවෙන් වකුගඩු අකර්මණ්ය වීම සඳහා බිගුවානයිඩ් භාවිතා නොකෙරේ.
- Thiazolinediones ශරීරයේ තරල රඳවා තබා ගැනීමට හේතු වන නිසා නියම නොකෙරේ.
- වකුගඩු ව්යාධිවේදය හේතුවෙන් ග්ලයිබෙන්ක්ලැමයිඩ් රුධිරයේ සීනිවල බරපතල අඩුවීමක් ඇති කරයි.
- ශරීරයේ සාමාන්ය ප්රතිචාරයත් සමඟ රෙපග්ලිනයිඩ්, ග්ලික්ලසයිඩ් අවසර දෙනු ලැබේ. Effectiveness ලදායීතාවය නොමැති විට, ඉන්සියුලින් චිකිත්සාව දැක්වේ.
රුධිර පීඩනය නිවැරදි කිරීම
ප්රශස්ථ කාර්ය සාධනය 140/85 mm Hg ට වඩා අඩුය. කලාව, කෙසේ වෙතත්, සංඛ්යා 120/70 mm RT ට වඩා අඩුය. කලාව. ද වැළකී සිටිය යුතුය. පළමුවෙන්ම, පහත දැක්වෙන drugs ෂධ කාණ්ඩ සහ ඒවායේ නියෝජිතයන් ප්රතිකාර සඳහා යොදා ගනී:
- ACE inhibitors - Lisinopril, enalapril;
- ඇන්ජියෝටෙන්සින් ප්රතිග්රාහක අවහිර කරන්නන් - ලොසාර්ටන්, ඔල්මේසාර්ටන්;
- saluretics - Furosemide, Indapamide;
- කැල්සියම් නාලිකා අවහිර කරන්නන් - වේරපාමිල්.

රුධිර පීඩන දර්ශක නිවැරදි කිරීම - effective ලදායී චිකිත්සාවේ අවධියකි
වැදගත්! පළමු කාණ්ඩ දෙක සක්රීය සංරචක වලට තනි අධි සංවේදීතාව ඉදිරියේ එකිනෙකා ප්රතිස්ථාපනය කළ හැකිය.
මේද පරිවෘත්තීය ආබාධ නිවැරදි කිරීම
දියවැඩියා රෝගය, නිදන්ගත වකුගඩු රෝග සහ ඩිස්ලිපිඩිමියා රෝගීන් හෘද හා රුධිර නාල වලින් ව්යාධිජනක වීමේ ඉහළ අවදානමක් මගින් සංලක්ෂිත වේ. “පැණිරස” රෝගයකදී රුධිර මේද පිළිබඳ දර්ශක නිවැරදි කිරීමට විශේෂ experts යන් නිර්දේශ කරන්නේ එබැවිනි.
වලංගු අගයන්:
- කොලෙස්ටරෝල් සඳහා - 4.6 mmol / l ට අඩු;
- ට්රයිග්ලිසරයිඩ සඳහා - 2.6 mmol / l ට අඩු, සහ හෘද හා රුධිර නාල වල රෝග සම්බන්ධයෙන් - 1.7 mmol / l ට අඩු.
ප්රතිකාරය ප්රධාන drugs ෂධ කාණ්ඩ දෙකක් භාවිතා කරයි: ස්ටැටින් සහ ෆයිබ්රේට්. කොලෙස්ටරෝල් මට්ටම 3.6 mmol / l කරා ළඟා වූ විට ස්ටැටින් ප්රතිකාරය ආරම්භ වේ (හෘද වාහිනී පද්ධතියේ කිසිදු රෝගයක් නොමැති බව සපයා තිබේ). අනුකූල ව්යාධි විද්යාවන් තිබේ නම්, චිකිත්සාව ඕනෑම කොලෙස්ටරෝල් අගයකින් ආරම්භ කළ යුතුය.
ස්ටැටින්
ඒවාට පරම්පරා කිහිපයක් medicines ෂධ ඇතුළත් වේ (Lovastatin, Fluvastatin, Atorvastatin, Rosuvastatin). ශරීරයෙන් අතිරික්ත කොලෙස්ටරෝල් ඉවත් කිරීමට, එල්ඩීඑල් අඩු කිරීමට ugs ෂධවලට හැකිය.

අටෝර්වාස්ටැටින් - ලිපිඩ අඩු කරන .ෂධවල නියෝජිතයෙකි
අක්මාව තුළ කොලෙස්ටරෝල් නිපදවීමට වගකිව යුතු නිශ්චිත එන්සයිමයක ක්රියාකාරිත්වය ස්ටැටින් මගින් වළක්වයි. එසේම, drugs ෂධ සෛලවල අඩු l නත්ව ලිපොප්රෝටීන ප්රතිග්රාහක ගණන වැඩි කරන අතර එමඟින් ශරීරය විශාල වශයෙන් බැහැර කරයි.
තන්තු
මෙම drugs ෂධ කාණ්ඩයට වෙනස් ක්රියාකාරී යාන්ත්රණයක් ඇත. සක්රීය ද්රව්යයට ජාන මට්ටමින් කොලෙස්ටරෝල් ප්රවාහනය කිරීමේ ක්රියාවලිය වෙනස් කළ හැකිය. නියෝජිතයන්:
- ෆෙනෝෆයිබ්රේට්;
- ක්ලෝෆිබ්රේට්;
- සිප්රොෆයිබ්රේට්.
වකුගඩු පෙරහන් පාරගම්යතාව නිවැරදි කිරීම
සායනික සාක්ෂි වලට අනුව රුධිරයේ සීනි නිවැරදි කිරීම සහ දැඩි සත්කාර මගින් ඇල්බියුමිනියුරියා වර්ධනය වීම වළක්වා ගත නොහැක (මුත්රා වල ප්රෝටීන් ද්රව්ය දිස්වන තත්වයක් විය යුතුය).
රීතියක් ලෙස, නෙෆ්රොප්රොටෙක්ටර් සුලෝඩෙක්සයිඩ් නියම කරනු ලැබේ. මෙම drug ෂධය වකුගඩු ග්ලෝමෙරුලි වල පාරගම්යතාව යථා තත්වයට පත් කිරීම සඳහා භාවිතා කරන අතර එමඟින් ශරීරයෙන් ප්රෝටීන් බැහැර කිරීම අඩු වේ. සෑම මාස 6 කට වරක් සුලෝඩෙක්සයිඩ් ප්රතිකාරය දක්වනු ලැබේ.
ඉලෙක්ට්රොලයිට් ශේෂ ප්රකෘතිමත් වීම
පහත දැක්වෙන ප්රතිකාර ක්රමය භාවිතා කරයි:
- රුධිරයේ ඉහළ පොටෑසියම් මට්ටමට එරෙහිව සටන් කිරීම. කැල්සියම් ග්ලූකෝනේට්, ග්ලූකෝස් සමඟ ඉන්සියුලින්, සෝඩියම් බයිකාබනේට් ද්රාවණයක් භාවිතා කරන්න. Drugs ෂධවල අකාර්යක්ෂමතාව රක්තපාත රෝග සඳහා ඇඟවීමකි.
- අසෝටේමියාව තුරන් කිරීම (රුධිරයේ ඉහළ නයිට්රජන් ද්රව්ය). එන්ටරොසෝර්බන්ට් (සක්රිය කාබන්, පොවිඩෝන්, එන්ටරොඩෙසම්) නියම කරනු ලැබේ.
- ඉහළ පොස්පේට් මට්ටම සහ අඩු කැල්සියම් සංඛ්යා නිවැරදි කිරීම. කැල්සියම් කාබනේට්, යකඩ සල්ෆේට්, එපොයෙටින්-බීටා විසඳුමක් හඳුන්වා දෙනු ලැබේ.

ඉන්ෆියුෂන් චිකිත්සාව යනු දියවැඩියා නෙෆ්රොෆති ප්රතිකාරයේ එක් අදියරකි
නෙෆ්රොෆති වල අවසාන අදියර ප්රතිකාර කිරීම
නවීන වෛද්ය විද්යාව මගින් නිදන්ගත වකුගඩු අකර්මණ්යතාවයේ අවසාන අදියරේදී ප්රධාන ප්රතිකාර ක්රම 3 ක් ඉදිරිපත් කරන අතර එමඟින් රෝගියාගේ ආයු කාලය දීර් can කළ හැකිය. මේවාට රක්තපාත රෝග, පෙරිටෝනියල් ඩයලිසිස් සහ වකුගඩු බද්ධ කිරීම ඇතුළත් වේ.
ඩයලිසිස්
මෙම ක්රමය සමන්විත වන්නේ රුධිරයේ දෘඩාංග පිරිසිදු කිරීම සිදු කිරීමෙනි. මේ සඳහා වෛද්යවරයා රුධිරය ඇද ගන්නා ශිරා ප්රවේශයක් සකස් කරයි. ඉන්පසු එය "කෘතිම වකුගඩු" උපකරණයට ඇතුළු වන අතර එහිදී එය පිරිසිදු කර, ප්රයෝජනවත් ද්රව්ය වලින් පොහොසත් වන අතර ශරීරයට නැවත පැමිණේ.
ක්රමයේ වාසි වන්නේ දිනපතා අවශ්යතාවය නොමැති වීමයි (සාමාන්යයෙන් සතියකට 2-3 වතාවක්), රෝගියා නිරන්තරයෙන් වෛද්ය අධීක්ෂණය යටතේ සිටී. තමන්ට සේවය කළ නොහැකි රෝගීන්ට පවා මෙම ක්රමය ලබා ගත හැකිය.
අවාසි:
- ශිරා ප්රවේශය සැපයීම දුෂ්කර ය, මන්ද යාත්රා ඉතා බිඳෙන සුළු ය;
- රුධිර පීඩන දර්ශක පාලනය කිරීමට අපහසුය;
- හෘදයට හා රුධිර නාල වලට සිදුවන හානිය වේගයෙන් ඉදිරියට යයි;
- රුධිරයේ සීනි මට්ටම පාලනය කිරීම අපහසුය;
- රෝගියා ස්ථිරවම රෝහලට අනුයුක්ත කර ඇත.
පෙරිටෝනියල් ඩයලිසිස්
මෙම ක්රියා පටිපාටිය රෝගියාට කළ හැකිය. ඉදිරිපස උදර බිත්තිය හරහා කුඩා ශ්රෝණිය තුළට කැතීටරයක් ඇතුල් කරනු ලබන අතර එය දිගු කාලයක් ඉතිරි වේ. මෙම කැතීටරය හරහා, විශේෂිත ද්රාවණයක මුදල් සම්භාරයක් වියදම් කිරීම හා බැහැර කිරීම සිදු කරනු ලබන අතර එය රුධිර ප්ලාස්මා සංයුතියට සමාන වේ.
අවාසි වන්නේ දෛනික උපාමාරු වල අවශ්යතාවය, දෘශ්ය තීව්රතාවයේ තියුණු අඩුවීමක් සමඟ ක්රියා කිරීමට ඇති නොහැකියාව මෙන්ම පෙරිටෝනියම් දැවිල්ල වැනි සංකූලතා ඇතිවීමේ අවදානමයි.
වකුගඩු බද්ධ කිරීම
බද්ධ කිරීම මිල අධික ප්රතිකාරයක් ලෙස සලකන නමුත් වඩාත් .ලදායී වේ. බද්ධ කිරීමේ ක්රියාවලියේදී, වකුගඩු අකර්මණ්යතාවය සම්පූර්ණයෙන් තුරන් කළ හැකි අතර, දියවැඩියා රෝගයේ වෙනත් සංකූලතා ඇතිවීමේ අවදානම අඩු වේ (නිදසුනක් ලෙස, රෙටිනෝපති).

බද්ධ කිරීම - සංකූලතා වල අවසාන අදියර සමඟ කටයුතු කිරීමට way ලදායී ක්රමයකි
ශල්යකර්මයෙන් පසු රෝගීන් ඉක්මනින් සුවය ලබයි. පළමු වසරේ පැවැත්ම 93% ට වඩා වැඩිය.
බද්ධ කිරීමේ අවාසි නම්:
- ශරීරය බද්ධ කළ ඉන්ද්රිය ප්රතික්ෂේප කරන අවදානම;
- ස්ටෙරොයිඩ් medicines ෂධ භාවිතා කිරීමේ පසුබිමට එරෙහිව, ශරීරයේ පරිවෘත්තීය ක්රියාවලීන් නියාමනය කිරීම දුෂ්කර ය;
- බෝවන ස්වභාවයේ සංකූලතා ඇතිවීමේ සැලකිය යුතු අවදානම.
නිශ්චිත කාලයකට පසු, දියවැඩියා නෙෆ්රොෆති ද බද්ධයට බලපායි.
පුරෝකථනය
ඉන්සියුලින් චිකිත්සාව හෝ සීනි අඩු කරන drugs ෂධ භාවිතය දියවැඩියා නෙෆ්රොෆති අවදානම 55% කින් අඩු කළ හැකිය. මෙය ඔබට දියවැඩියාව සඳහා වන්දි ලබා ගැනීමට ඉඩ සලසයි, එමඟින් රෝගයේ වෙනත් සංකූලතා වර්ධනය වීම වළක්වයි. මරණ සංඛ්යාව ACE නිෂේධකයන් සමඟ මුල් කාලීන ප්රතිකාර සැලකිය යුතු ලෙස අඩු කරයි.
නවීන වෛද්ය විද්යාවේ හැකියාවන් නිසා වකුගඩු ආබාධ සහිත රෝගීන්ගේ ජීවන තත්ත්වය උසස් කළ හැකිය. දෘඩාංග මත පදනම් වූ රුධිර පවිත්රකරණය සිදු කරන විට, පැවැත්මේ අනුපාතය වසර 5 ක් තුළ 55% දක්වා ළඟා වන අතර අක්මාව බද්ධ කිරීමෙන් පසු එම කාලය තුළ 80% ක් පමණ වේ.