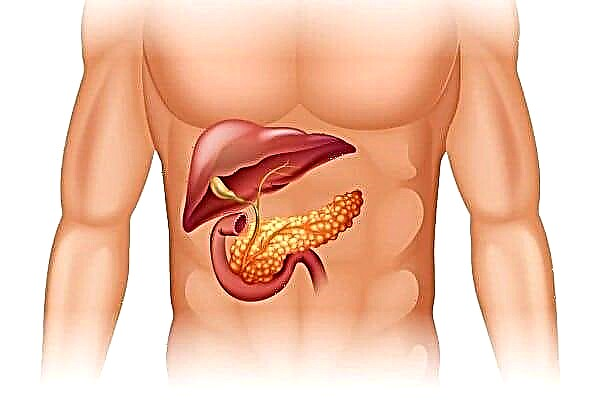
ශරීරයේ ඉන්සියුලින් iency නතාවයක් තිබේ නම්, දියවැඩියා රෝගය ඇතිවේ.
මීට පෙර, මෙම හෝමෝනය medicine ෂධයක් ලෙස භාවිතා නොකළ විට, මෙම ව්යාධි විද්යාව ඇති කාන්තාවන්ට දරු ප්රසූතියට ප්රායෝගිකව අවස්ථාවක් නොතිබුණි. ඔවුන්ගෙන් 5% ක් පමණක් ගැබ් ගත හැකි අතර භ්රෑණ මරණ 60% කට ආසන්න විය!
වර්තමානයේ, ගර්භනී කාන්තාවන්ගේ දියවැඩියාව මාරාන්තික තර්ජනයක් වී ඇති බැවින් ඉන්සියුලින් ප්රතිකාරය බොහෝ කාන්තාවන්ට සංකූලතා නොමැතිව දරු ප්රසූතියට ඉඩ සලසයි.
සංඛ්යාලේඛන
 දියවැඩියා රෝගයෙන් පෙළෙන ගර්භණීභාවය පිළිබඳ ගැටළුව නිරන්තරයෙන් අන්තරාසර්ග විද්යා ologists යින්ගේ හා ප්රසව වෛද්යවරුන්ගේ අවධානයට ලක්ව ඇත. මන්දයත් එය පර්යන්ත කාල පරිච්ඡේදයේ නිරන්තර සංකූලතා සමඟ සම්බන්ධ වී අනාගත මවගේ සහ දරුවාගේ සෞඛ්යයට තර්ජනයක් වන බැවිනි.
දියවැඩියා රෝගයෙන් පෙළෙන ගර්භණීභාවය පිළිබඳ ගැටළුව නිරන්තරයෙන් අන්තරාසර්ග විද්යා ologists යින්ගේ හා ප්රසව වෛද්යවරුන්ගේ අවධානයට ලක්ව ඇත. මන්දයත් එය පර්යන්ත කාල පරිච්ඡේදයේ නිරන්තර සංකූලතා සමඟ සම්බන්ධ වී අනාගත මවගේ සහ දරුවාගේ සෞඛ්යයට තර්ජනයක් වන බැවිනි.
සංඛ්යාලේඛනවලට අනුව, අපේ රටේ පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව ශ්රමයේ සිටින කාන්තාවන්ගෙන් 1-2% ක් තුළ හඳුනාගෙන ඇත. ඊට අමතරව, පූර්ව රෝග විනිශ්චය (1% ක්) සහ ගර්භණී දියවැඩියාව (හෝ ජීඩීඑම්) වෙන්කර හඳුනාගත හැකිය.
පසුකාලීන රෝගයේ සුවිශේෂත්වය නම් එය වර්ධනය වන්නේ පර්යන්ත කාල පරිච්ඡේදයේදී පමණි. GDM ගැබ්ගැනීම් වලින් 14% ක් දක්වා සංකීර්ණ වේ (ලෝක පුහුණුව). රුසියාවේ, මෙම ව්යාධිවේදය රෝගීන්ගෙන් 1-5% අතර අනාවරණය වේ.
ගර්භනී කාන්තාවන්ගේ දියවැඩියාව බොහෝ විට ජීඩීඑම් ලෙස හැඳින්වෙන පරිදි තරබාරු කාන්තාවන් තුළ දුර්වල ජාන විද්යාව (සාමාන්ය දියවැඩියාව ඇති relatives ාතීන්) හඳුනාගෙන ඇත. දරු ප්රසූතියේදී කාන්තාවන්ගේ දියවැඩියා ඉන්සිපිඩස් සම්බන්ධයෙන් ගත් කල, මෙම ව්යාධිවේදය තරමක් දුර්ලභ වන අතර රෝගීන්ගෙන් 1% කටත් වඩා අඩුය.
පෙනුමට හේතු
 ප්රධාන හේතුව වන්නේ බර වැඩිවීම සහ ශරීරයේ හෝමෝන වෙනස්කම් ආරම්භ වීමයි.
ප්රධාන හේතුව වන්නේ බර වැඩිවීම සහ ශරීරයේ හෝමෝන වෙනස්කම් ආරම්භ වීමයි.
පටක සෛල වලට ඉන්සියුලින් අවශෝෂණය කිරීමේ හැකියාව ක්රමයෙන් නැති වී යයි (ඒවා දෘඩ බවට පත්වේ).
එහි ප්රති As ලයක් වශයෙන්, රුධිරයේ අවශ්ය සීනි ප්රමාණය පවත්වා ගැනීමට දැනට පවතින හෝමෝනය ප්රමාණවත් නොවේ: ඉන්සියුලින් අඛණ්ඩව නිපදවුවද, එහි ක්රියාකාරිත්වය ඉටු කළ නොහැක.
පවතින දියවැඩියාව සමඟ ගැබ් ගැනීම
 ගර්භණී සමයේදී සීනි අඩු කරන taking ෂධ ගැනීම සඳහා ඔවුන් contraindicated බව කාන්තාවන් දැන සිටිය යුතුය. සියලුම රෝගීන්ට ඉන්සියුලින් ප්රතිකාරය නියම කරනු ලැබේ.
ගර්භණී සමයේදී සීනි අඩු කරන taking ෂධ ගැනීම සඳහා ඔවුන් contraindicated බව කාන්තාවන් දැන සිටිය යුතුය. සියලුම රෝගීන්ට ඉන්සියුලින් ප්රතිකාරය නියම කරනු ලැබේ.
රීතියක් ලෙස, පළමු ත්රෛමාසිකයේ දී, එහි අවශ්යතාවය තරමක් අඩු වේ. දෙවැන්නෙහි - එය 2 ගුණයකින් වැඩි වන අතර, තෙවනුව - එය නැවත අඩු වේ. මෙම අවස්ථාවේදී, ඔබ ආහාර වේලක් තදින් අනුගමනය කළ යුතුය. සියලු වර්ගවල රසකාරක භාවිතා කිරීම නුසුදුසු ය.
ගර්භණී දියවැඩියාව සඳහා ප්රෝටීන් මේද ආහාරයක් නිර්දේශ කෙරේ. ඉතා මේද ආහාර අනුභව නොකිරීම වැදගත්ය: සොසේජස් සහ නරක යැයි සිතන, අධික කැලරි සහිත කිරි. ගර්භණී ආහාර වේලෙහි කාබෝහයිඩ්රේට් ආහාර අඩු කිරීමෙන් අධික කලලයක් ඇතිවීමේ අවදානම අඩු වේ.
උදේ වරුවේ පර්යන්ත කාල පරිච්ඡේදයේදී ග්ලයිසමික් අගයන් අඩු කිරීම සඳහා අවම වශයෙන් කාබෝහයිඩ්රේට් ආහාරයට ගැනීම රෙකමදාරු කරනු ලැබේ. රුධිර ගණනය කිරීම් නිරන්තරයෙන් අධීක්ෂණය කිරීම අවශ්ය වේ. ගර්භණී සමයේදී මෘදු හයිපර්ග්ලයිසිමියාව උපද්රවයක් ලෙස නොසැලකුවද එය වළක්වා ගත හැකිය.
පළමු වර්ගයේ දියවැඩියාව ඇති ගර්භනී කාන්තාවන් තුළ, හයිපොග්ලිසිමියා රෝගය ද ඇතිවිය හැකිය. මෙම අවස්ථාවේ දී, අන්තරාසර්ග විද්යා ologist යෙකු හා නාරිවේද වෛද්යවරයෙකු විසින් නිරන්තරයෙන් නිරීක්ෂණය කිරීම අවශ්ය වේ.
කලලරූපය දරා ගැනීමට රෝගය බලපාන්නේ කෙසේද?
සීනි රෝග ගැබ් ගැනීම උග්ර කරයි. එහි අන්තරාය වන්නේ ග්ලයිසිමියාව අවුලුවාලිය හැකි බවයි: මුල් අවධියේදී - කලලරූපයේ අක්රමිකතා සහ ස්වයංසිද්ධ ගබ්සාව සහ පසුකාලීන අවධියේදී - නොමේරූ දරු උපත් නැවත ඇතිවීමෙන් භයානක වන පොලිහයිඩ්රම්නියෝස්.
පහත සඳහන් අවදානම් ඇති වුවහොත් කාන්තාවක් දියවැඩියාවට ගොදුරු වේ:

- වකුගඩු හා දෘෂ්ටි විතානයේ සනාල සංකූලතා වල ගතිකතාව;
- හෘද ඉෂ්මෙමියාව;
- ගර්භණීභාවය (විෂ වීම) සහ ගර්භනීභාවයේ අනෙකුත් සංකූලතා වර්ධනය වීම.
එවැනි මව්වරුන්ට උපත ලබන ළදරුවන්ට බොහෝ විට විශාල බරක් ඇත: කිලෝග්රෑම් 4.5 කි. මෙයට හේතුව මාතෘ ග්ලූකෝස් වැදෑමහ තුළට ඇතුළු වී දරුවාගේ රුධිරයට වැඩි වීමයි.
ඒ සමගම, කලලරූපයේ අග්න්යාශය අතිරේකව ඉන්සියුලින් සංස්ලේෂණය කරන අතර දරුවාගේ වර්ධනය උත්තේජනය කරයි.
ගර්භණී සමයේදී දියවැඩියාව විවිධ ආකාරවලින් පෙන්නුම් කරයි:
- ව්යාධි විද්යාව 1 වන ත්රෛමාසිකයේ ලක්ෂණයකි: රුධිරයේ ග්ලූකෝස් අගය අඩු වේ. මෙම අවස්ථාවෙහිදී හයිපොග්ලිසිමියාව වැළැක්වීම සඳහා ඉන්සියුලින් මාත්රාව තුනෙන් එකකින් අඩු වේ;
- ගර්භනීභාවයේ 13 වන සතියේ සිට දියවැඩියාව නැවත වර්ධනය වේ. හයිපොග්ලිසිමියා ඇතිවිය හැක, එබැවින් ඉන්සියුලින් මාත්රාව වැඩි වේ;
- සති 32 දී සහ දරු ප්රසූතිය දක්වා දියවැඩියාව වැඩි දියුණු වීම, ග්ලයිසිමියාව ඇතිවීම සහ ඉන්සියුලින් මාත්රාව නැවත තුනෙන් එකකින් වැඩි වීම;
- දරු ප්රසූතියෙන් පසු වහාම රුධිරයේ සීනි ප්රමාණය අඩු වන අතර පසුව වැඩි වන අතර 10 වන දින වන විට එහි ප්රසව දර්ශක කරා ළඟා වේ.
දියවැඩියාවේ එවැනි සංකීර්ණ ගතිකතාවයන් සම්බන්ධයෙන් කාන්තාවක් රෝහල් ගත කරනු ලැබේ.
රෝග නිර්ණය
 රසායනාගාර පරීක්ෂණවල ප්රති results ල අනුව රුධිරයේ ඇති ග්ලූකෝස් අගය (හිස් බඩක් මත) 7 mmol / l (නහරයකින්) හෝ 6.1 mmol / l (ඇඟිල්ලකින්) ට වඩා වැඩි නම් දියවැඩියා රෝගය ස්ථාපිත වේ.
රසායනාගාර පරීක්ෂණවල ප්රති results ල අනුව රුධිරයේ ඇති ග්ලූකෝස් අගය (හිස් බඩක් මත) 7 mmol / l (නහරයකින්) හෝ 6.1 mmol / l (ඇඟිල්ලකින්) ට වඩා වැඩි නම් දියවැඩියා රෝගය ස්ථාපිත වේ.
දියවැඩියාව සැක කෙරේ නම් ග්ලූකෝස් ඉවසීමේ පරීක්ෂණයක් නියම කරනු ලැබේ.
දියවැඩියාවේ තවත් වැදගත් රෝග ලක්ෂණයක් වන්නේ මුත්රා වල සීනි, නමුත් හයිපොග්ලිසිමියා සමඟ සංයෝජනය වීම පමණි. සීනි රෝගය ශරීරයේ මේදය හා කාබෝහයිඩ්රේට් පරිවෘත්තීය ක්රියාවලියට බාධා කරමින් කීටෝනියාව ඇති කරයි. ග්ලූකෝස් මට්ටම ස්ථාවර හා සාමාන්ය නම්, දියවැඩියාවට වන්දි ගෙවනු ලැබේ.
විය හැකි සංකූලතා
 දියවැඩියාවේ පසුබිමට එරෙහි පර්යන්ත කාලය බහු සංකූලතා සමඟ සම්බන්ධ වේ.
දියවැඩියාවේ පසුබිමට එරෙහි පර්යන්ත කාලය බහු සංකූලතා සමඟ සම්බන්ධ වේ.
වඩාත් සුලභ - සති 20-27 අතර ස්වයංසිද්ධ ගබ්සාව (රෝගීන්ගෙන් 15-30%).
රෝගියාගේ වකුගඩු ව්යාධි (6%), මුත්රා ආසාදන (16%), පොලිහයිඩ්රම්නියෝස් (22-30%) සහ වෙනත් සාධක සමඟ සම්බන්ධ වී ඇති විෂ සහිත විෂයන් ද සිදු වේ. බොහෝ විට ගෙස්ටෝසිස් වර්ධනය වේ (කාන්තාවන්ගෙන් 35-70%).
මෙම ව්යාධි විද්යාවට වකුගඩු අසමත්වීම එකතු කළ හොත්, දරු ප්රසූතියේ සම්භාවිතාව තියුනු ලෙස වැඩි වේ (නඩු වලින් 20-45%). දරු ප්රසූතියේ කාන්තාවන්ගෙන් අඩක් තුළ බහු අවයවිකතාව ඇති විය හැකිය.
ගැබ් ගැනීම contraindicated නම්:

- මයික්රොඇන්ජියෝපති ඇත;
- ඉන්සියුලින් ප්රතිකාරයෙන් ප්රති result ලයක් නොලැබේ;
- කලත්රයා දෙදෙනාම දියවැඩියාවෙන් පෙළෙති.
- දියවැඩියාව හා ක්ෂය රෝගය;
- අතීතයේදී කාන්තාවන්ට නැවත නැවත දරු උපත් සිදුවිය.
- දියවැඩියාව මවගේ සහ දරුවාගේ රීසස් ගැටුම සමඟ සංයුක්ත වේ.
වන්දි දියවැඩියාව සමඟ, ගැබ් ගැනීම සහ දරු ප්රසූතිය ආරක්ෂිතව ඉදිරියට යයි. ව්යාධි විද්යාව අතුරුදහන් නොවන්නේ නම්, නොමේරූ දරු ප්රසූතිය හෝ සිසේරියන් සැත්කම පිළිබඳව ප්රශ්නය මතු වේ.
එක් දෙමව්පියෙකුගේ දියවැඩියාව සමඟ, දරුවන් තුළ මෙම ව්යාධිවේදය වර්ධනය වීමේ අවදානම 2-6% ක් වන අතර, දෙකෙහිම - 20% දක්වා. මෙම සියලු සංකූලතා සාමාන්ය දරු ප්රසූතියේ පුරෝකථනය නරක අතට හැරේ. පශ්චාත් ප්රසව කාලය බොහෝ විට බෝවන රෝග සමඟ සම්බන්ධ වේ.
ප්රතිකාර මූලධර්ම
 දියවැඩියාවෙන් පෙළෙන කාන්තාවක් ගැබ් ගැනීමට පෙර වෛද්යවරයකු හමුවිය යුතු බව මතක තබා ගැනීම ඉතා වැදගත් වේ. දක්ෂ ඉන්සියුලින් චිකිත්සාව සහ ආහාර වේලෙහි ප්රති as ලයක් ලෙස රෝගයට පූර්ණ වන්දි ගෙවිය යුතුය.
දියවැඩියාවෙන් පෙළෙන කාන්තාවක් ගැබ් ගැනීමට පෙර වෛද්යවරයකු හමුවිය යුතු බව මතක තබා ගැනීම ඉතා වැදගත් වේ. දක්ෂ ඉන්සියුලින් චිකිත්සාව සහ ආහාර වේලෙහි ප්රති as ලයක් ලෙස රෝගයට පූර්ණ වන්දි ගෙවිය යුතුය.
රෝගියාගේ පෝෂණය අනිවාර්යයෙන්ම අන්තරාසර්ග විද්යා ologist යාට අනුකූල වන අතර අවම වශයෙන් කාබෝහයිඩ්රේට් නිෂ්පාදන, මේද අඩංගු වේ.
ප්රෝටීන් ආහාර ප්රමාණය තරමක් මිල කළ යුතුය. විටමින් A, C, D, B, අයඩින් සකස් කිරීම සහ ෆෝලික් අම්ලය ගැනීමට වග බලා ගන්න.
කාබෝහයිඩ්රේට් ප්රමාණය අධීක්ෂණය කිරීම සහ ඉන්සියුලින් සූදානම සමඟ ආහාර නිසි ලෙස ඒකාබද්ධ කිරීම වැදගත් වේ. විවිධ රසකැවිලි, සෙමොලිනා සහ සහල් කැඳ, මිදි යුෂ ආහාරයෙන් බැහැර කළ යුතුය. ඔබේ බර බලන්න! ගර්භනී සමයේ මුළු කාලය සඳහා කාන්තාවක් කිලෝග්රෑම් 10-11 ට වඩා ලබා නොගත යුතුය.

අවසර ලත් සහ තහනම් දියවැඩියා නිෂ්පාදන
ආහාර වේල අසමත් වුවහොත්, රෝගියා ඉන්සියුලින් ප්රතිකාරයට මාරු කරනු ලැබේ. එන්නත් මාත්රාව සහ ඒවායේ අංකය වෛද්යවරයා විසින් තීරණය කරනු ලැබේ. දියවැඩියාවේදී, මෘදු ප්රතිකාරය ශාකසාර ස්වරූපයෙන් දැක්වේ. ගර්භනී කාන්තාවන් කඳු නැගීමේ ස්වරූපයෙන් කුඩා ශාරීරික ක්රියාකාරකම් සඳහා නිර්දේශ කරනු ලැබේ.
මෙම සියලු පියවර පළමු වර්ගයේ දියවැඩියාව ඇති කාන්තාවන්ට අදාළ වේ. දෙවන වර්ගයේ දියවැඩියාව සහ ගර්භණී දියවැඩියාව දරු ප්රසූතියේ කාන්තාවන් අතර බහුලව දක්නට ලැබේ.
ගර්භණී කළමනාකරණය
ගර්භණීභාවය පවත්වා ගැනීම සඳහා දියවැඩියාව සඳහා පූර්ණ වන්දි ගෙවීම අවශ්ය වේ.
විවිධ පර්යන්ත කාලවලදී ඉන්සියුලින් අවශ්යතාවය වෙනස් බැවින් ගර්භනී කාන්තාවක් අවම වශයෙන් තුන් වතාවක් රෝහල් ගත කළ යුතුය:
- වෛද්ය උපකාර සඳහා පළමු ඉල්ලීමෙන් පසු;
- දෙවන වරට 20-24 සතියේ. මෙම අවස්ථාවේදී, ඉන්සියුලින් සඳහා අවශ්යතාවය නිරන්තරයෙන් වෙනස් වේ;
- සති 32-36 අතර, ප්රමාද වූ විෂ වීම බොහෝ විට සම්බන්ධ වන විට එය කලලරූපයේ වර්ධනයට විශාල අනතුරකි. මෙම නඩුවේ රෝහල්ගත කිරීම සිසේරියන් සැත්කම මගින් විසඳා ගත හැකිය.
කලලරූපය සාමාන්යයෙන් වර්ධනය වුවහොත් සහ සංකූලතා නොමැති නම් ගැබ් ගැනීම සිදු කළ හැකිය.
බොහෝ වෛද්යවරු දරු ප්රසූතිය සති 35-38 අතර ප්රශස්ත ලෙස සලකති. භාරදීමේ ක්රමය තදින්ම තනි පුද්ගලයෙකි. දියවැඩියාව ඇති රෝගීන්ගේ සිසේරියන් සැත්කම 50% ක්ම සිදු වේ. ඒ සමගම, ඉන්සියුලින් චිකිත්සාව නතර නොවේ.
එවැනි මව්වරුන්ට උපත ලබන ළදරුවන් නොමේරූ අය ලෙස සැලකේ. ඔවුන්ට විශේෂ සැලකිල්ලක් අවශ්යයි. දරුවෙකුගේ ජීවිතයේ මුල් පැය කිහිපය තුළදී වෛද්යවරුන්ගේ සියලු අවධානය යොමු වී ඇත්තේ ග්ලයිසිමියාව, ඇසිඩෝසිස් සහ වෛරස් ආසාදන වැළැක්වීම සහ පාලනය කිරීම සඳහා ය.
අදාළ වීඩියෝ
ගර්භණීභාවය හා දරු ප්රසූතිය දියවැඩියාව සමඟ යන්නේ කෙසේද යන්න පිළිබඳ වීඩියෝවෙහි:
ගැබ් ගැනීම දියවැඩියාව ඇති කාන්තාවකට ඉතා වැදගත් පරීක්ෂණයකි. අන්තරාසර්ග විද්යා ologist යාගේ සියලු නිර්දේශ සහ උපදෙස් ඉතා සූක්ෂම ලෙස නිරීක්ෂණය කිරීමෙන් ඔබට සාර්ථක ප්රති come ලයක් ලබා ගත හැකිය.