මිනිස් සිරුරේ පරිවෘත්තීය ක්රියාවලීන්හි ඉන්සියුලින් වල වැදගත්කම අධි තක්සේරු කිරීම ඉතා අපහසුය. ඉන්සියුලින් ප්රතිරෝධය සමඟ කුමක් සිදුවේද? එය දිස්වන්නේ ඇයි සහ එය භයානක වන්නේ කෙසේද? මේ ගැන මෙන්ම විවිධ අවස්ථාවන්හිදී ඉන්සියුලින් සංවේදීතාව උල්ලං violation නය කිරීම සහ මෙම ව්යාධි විද්යාවට ප්රතිකාර කිරීම පිළිබඳ වැඩිදුර කියවන්න.
ඉන්සියුලින් ප්රතිරෝධය යනු කුමක්ද?
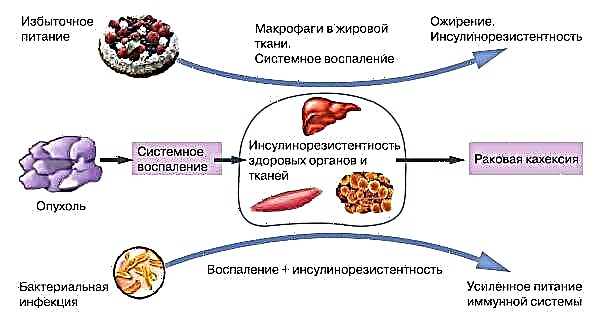
ඉන්සියුලින් ප්රතිරෝධය යනු ඉන්සියුලින් ක්රියාකාරිත්වයට ප්රතිචාර වශයෙන් පරිවෘත්තීය ප්රතික්රියා උල්ලං violation නය කිරීමකි. මෙය ප්රධාන වශයෙන් මේද, මාංශ පේශි සහ රක්තපාත ව්යුහයන්ගේ සෛල ඉන්සියුලින් බලපෑම් වලට ප්රතිචාර දැක්වීම නවත්වන කොන්දේසියකි. ශරීරය ඉන්සියුලින් සංස්ලේෂණය සාමාන්ය වේගයකින් සිදු කරයි, නමුත් එය නියම ප්රමාණයෙන් භාවිතා නොවේ.
මෙම පදය ප්රෝටීන්, ලිපිඩවල පරිවෘත්තීය හා සනාල පද්ධතියේ සාමාන්ය තත්වය කෙරෙහි එහි බලපෑමට අදාළ වේ. මෙම සංසිද්ධිය ඕනෑම එක් පරිවෘත්තීය ක්රියාවලියක් ගැන සැලකිලිමත් විය හැකිය, නැතහොත් සියල්ලම එකවර. සෑම සායනික අවස්ථාවකම පාහේ පරිවෘත්තීය ක්රියාවලියේ ව්යාධි ඇති වන තෙක් ඉන්සියුලින් ප්රතිරෝධය හඳුනා නොගනී.
බලශක්ති සංචිතයක් ලෙස ශරීරයේ ඇති සියලුම පෝෂ්ය පදාර්ථ (මේද, ප්රෝටීන, කාබෝහයිඩ්රේට්) දවස පුරා අදියරවල භාවිතා වේ. එක් එක් පටක එයට වෙනස් ලෙස සංවේදී බැවින් ඉන්සියුලින් ක්රියාකාරිත්වය හේතුවෙන් මෙම බලපෑම ඇතිවේ. මෙම යාන්ත්රණය කාර්යක්ෂමව හෝ කාර්යක්ෂමව ක්රියා කළ හැකිය.
පළමු වර්ගයේ දී ශරීරය ඒටීපී අණු සංස්ලේෂණය කිරීම සඳහා කාබෝහයිඩ්රේට් සහ මේද ද්රව්ය භාවිතා කරයි. දෙවන ක්රමය එකම අරමුණක් සඳහා ප්රෝටීන ආකර්ෂණය කර ගැනීම මගින් සංලක්ෂිත වේ, එම නිසා ග්ලූකෝස් අණු වල ඇනබලික් බලපෑම අඩු වේ.
ක්රියාවලි බාධා ඇති වේ:
- ATP නිර්මාණය කිරීම;
- සීනි ඉන්සියුලින් බලපෑම.
සංවර්ධන හේතු
පුද්ගලයෙකුට ඉන්සියුලින් ප්රතිරෝධය දැක්විය හැකි නිශ්චිත හේතු විද්යා scientists යින්ට තවමත් නම් කළ නොහැක. උදාසීන ජීවන රටාවක් මෙහෙයවන, අධික බර හෝ හුදෙක් ජානමය වශයෙන් නැඹුරු වූ අය තුළ එය දිස්වන බව පැහැදිලිය. මෙම සංසිද්ධියට හේතුව සමහර .ෂධ සමඟ drug ෂධ චිකිත්සාව පැවැත්වීම ද විය හැකිය.
පහත දැක්වෙන කරුණු වලින් එකක් ඔබ තුළ ආවේනික නම්, ඉන්සියුලින් සංවේදීතාව උල්ලං by නය කිරීමකින් ඔබ බොහෝ විට පීඩාවට පත්වනු ඇත:
- වයස අවුරුදු 40 ට වැඩි;
- ඔබ සෙන්ටිමීටර 103 ට වඩා වට ප්රමාණයකින් යුත් පිරිමියෙක්, 88 ට වඩා වට ප්රමාණයකින් යුත් කාන්තාවක්;
- ඔබගේ දුරස්ථ නොවන relatives ාතීන්ගෙන් සමහරක් දියවැඩියාව, ධමනි සිහින් වීම හෝ අධි රුධිර පීඩනයෙන් පෙළෙනවා;
- දුම් පානය

- හිස්ටොගෝලීය දියවැඩියාව සම්ප්රේෂණය කිරීම;
- ධමනි සිහින් වීම;
- ට්රයිග්ලිසරයිඩ් මට්ටම ඉහළ යාම;
- ඉහළ dens නත්ව ලිපොප්රෝටීන මට්ටම අඩු වීම;
- පොලිකාස්ටික් ඩිම්බකෝෂ සින්ඩ්රෝමය.
සංසිද්ධියේ රෝග ලක්ෂණ
ඉන්සියුලින් සංවේදීතාව උල්ලං lation නය කිරීම සමහර රෝග ලක්ෂණ සමඟ විය හැකිය. කෙසේ වෙතත්, මෙම සංසිද්ධිය ඔවුන් විසින් පමණක් හඳුනා ගැනීම දුෂ්කර ය.
ඉන්සියුලින් වලට ප්රතිරෝධය දැක්වීමත් සමඟ පුද්ගලයෙකුට පහත රෝග ලක්ෂණ ඇත:
- රෝගියාට අවධානය යොමු කිරීම අපහසු වේ; ඔහුගේ වි ness ානය නිරන්තරයෙන් වලාකුළු වී ඇත;
- රුධිරයේ සීනි ගොඩක් තිබේ;
- ඉදිමීම. බොහෝ බඩවැල් වායූන් පැමිණෙන්නේ කාබෝහයිඩ්රේට් ආහාර වලින්. ඒවායේ ආහාර දිරවීමේ හැකියාව දුර්වල බැවින් ආහාර ජීර්ණ පද්ධතියේ ක්රියාකාරිත්වය දුක් විඳිනවා;
- ආහාර ගැනීමෙන් පසු, ඔබට වහාම නිදා ගැනීමට අවශ්යය;
- රුධිර පීඩනයෙහි ප්රබල පැනීම;

- නිතර මුත්රා කිරීම;
- අත් පා වල හිරි වැටීම දැනීම;
- නිතර නිතර හිරිවැටීම;
- නිරන්තර පිපාසය;
- තැලීම් වල අසාධාරණ පෙනුම;
- හානියේ දිගු පුනර්ජනනය;
- සිරුරේ බර වැඩිවීම හා එය අතහැර දැමීමේ අපහසුතාව. මේද තැන්පතු ප්රධාන වශයෙන් උදරයේ ස්ථානගත කර ඇත. අතිරික්ත බර ඉන්සියුලින් ප්රතිරෝධය වර්ධනය කිරීම තවදුරටත් උත්තේජනය කරන බව වෛද්යවරු විශ්වාස කරති;
- නිරන්තරයෙන් බඩගිනි;
- රුධිර පරීක්ෂාවකින් උස් වූ ට්රයිග්ලිසරයිඩ අනාවරණය වේ;
- අවපාත තත්වයන්. ඉන්සියුලින් බලපෑමක් නොමැති වීම සහ පරිවෘත්තීය ආබාධ හේතුවෙන් රෝගියාට මානසික අවපීඩනය ඇතුළු විවිධ මානසික මානසික ආබාධ ඇතිවිය හැකිය.

අධික බර සහ ඉන්සියුලින් ප්රතිරෝධය
අධික බර යනු ඉන්සියුලින් ප්රතිරෝධය වර්ධනය කිරීම සඳහා බලපාන ප්රධාන සාධකයකි. පොදුවේ ඉන්සියුලින් හා පරිවෘත්තීය සින්ඩ්රෝමය කෙරෙහි සංවේදීතාව අඩු කිරීම සඳහා පූර්වාවශ්යතාවයන් තීරණය කිරීම සඳහා, ඔබේ ශරීර ස්කන්ධ දර්ශකය දැන සිටිය යුතුය. තරබාරුකමේ අවධිය හඳුනා ගැනීමටත්, හෘද වාහිනී පද්ධතියේ රෝග වර්ධනය වීමේ අවදානම ගණනය කිරීමටත් මෙම සංඛ්යාව උපකාරී වේ.
සූත්රය අනුව දර්ශකය සලකා බලනු ලැබේ: I = m / h2, m යනු ඔබේ බර කිලෝග්රෑම්, h යනු ඔබේ උස මීටර වලින් වේ.
බර වර්ගය | ශරීර ස්කන්ධ දර්ශකය kg / m² | ඉන්සියුලින් ප්රතිරෝධයේ අවදානම |
අඩු බර | 18.5 ට අඩු | කුඩා (වෙනත් රෝග පෙනෙන්නට පුළුවන) |
සාමාන්ය බර | 18.5 සිට 25 දක්වා | සම්මත |
අධික බර | 25 සිට 30 දක්වා | සාමාන්යයට වඩා ඉහළින් |
තරබාරුකම 1 බරපතලකම | 30 සිට 35 දක්වා | ඉහළ |
තරබාරුකම 2 බරපතලකම | 35 සිට 39.9 දක්වා | ඉතා විශාලයි |
3 තරබාරුකම | 40 ට වැඩි | විවේචනාත්මක |
මෙම උල්ලං violation නය භයානකද?
පසුකාලීන රෝග ඇතිවීමෙන් මෙම ව්යාධිවේදය භයානක ය. පළමුවෙන්ම, එය දෙවන වර්ගයේ දියවැඩියාවයි.
දියවැඩියා ක්රියාවලියේදී මාංශ පේශි, අක්මාව සහ මේද තන්තු ප්රධාන වශයෙන් සම්බන්ධ වේ. ඉන්සියුලින් සංවේදීතාව අඩු වී ඇති බැවින් ග්ලූකෝස් පරිභෝජනය නතර කළ යුතුය. එම හේතුව නිසාම අක්මා සෛල ග්ලූකෝස් නිපදවා ඇමයිනෝ අම්ල සංයෝගවලින් සීනි සංස්ලේෂණය කිරීමෙන් ග්ලූකෝස් නිපදවීමට පටන් ගනී.
ඇඩිපෝස් පටක සම්බන්ධයෙන් ගත් කල, එය මත ඇති ප්රතිදේහජනක බලපෑම අඩු වේ. පළමු අදියරේදී අග්න්යාශයේ ඉන්සියුලින් සංශ්ලේෂණය වැඩි කිරීමෙන් මෙම ක්රියාවලියට වන්දි ලැබේ. දියුණු අවධියේදී, මේද සංචිත නිදහස් මේද අම්ල හා ග්ලිසරෝල් වල අණු වලට බෙදා ඇත, පුද්ගලයෙකු නාටකාකාර ලෙස බර අඩු කරයි.
මෙම සං components ටක අක්මාවට ඇතුළු වන අතර අඩු l නත්ව ලිපොප්රෝටීන බවට පත්වේ. මෙම ද්රව්ය සනාල බිත්ති මත එකතු වන අතර ධමනි සිහින් වීම වර්ධනය කරයි. මෙම සියලු ක්රියාදාමයන් නිසා ග්ලූකෝස් විශාල ප්රමාණයක් රුධිරයට මුදා හරිනු ලැබේ.
නිශාචර ඉන්සියුලින් ප්රතිරෝධය

ශරීරය උදේට ඉන්සියුලින් වලට වඩාත් සංවේදී වේ. මෙම සංවේදීතාව දිවා කාලයේදී අඳුරු වේ. මිනිස් සිරුර සඳහා බලශක්ති සැපයුමේ වර්ග 2 ක් ඇත: රාත්රී සහ දිවා පාලන තන්ත්රය.
දිවා කාලයේදී බොහෝ ශක්තිය ප්රධාන වශයෙන් ග්ලූකෝස් වලින් ලබා ගනී, මේද ගබඩාවලට බලපෑමක් නැත. ප්රතිවිරුද්ධ දෙය රාත්රියේදී සිදු වේ, ශරීරය මේදය අම්ල වලින් මුදා හරින අතර මේදය බිඳවැටීමෙන් පසු රුධිරයට මුදා හරිනු ලැබේ. මේ නිසා ඉන්සියුලින් සංවේදීතාව දුර්වල විය හැකිය.
ඔබ ප්රධාන වශයෙන් සවස් වරුවේ ආහාරයට ගන්නේ නම්, එවිට ඔබේ ශරීරයට එයට ඇතුළු වන ද්රව්ය පරිමාව සමඟ සාර්ථකව කටයුතු කිරීමට නොහැකි වනු ඇත. මෙය බරපතල සෞඛ්ය ගැටළු වලට හේතු විය හැක.
අග්න්යාශයේ බීටා සෛලවල ද්රව්යයේ සංශ්ලේෂණය වැඩි කිරීම මගින් ටික කලකට නිත්ය ඉන්සියුලින් නොමැතිකම වන්දි ලබා දේ. මෙම සංසිද්ධිය හයිපර්ඉන්සුලේමියාව ලෙස හැඳින්වෙන අතර එය දියවැඩියාව හඳුනාගත හැකි සලකුණකි. කාලයත් සමඟ සෛලවලට අතිරික්ත ඉන්සියුලින් නිපදවීමේ හැකියාව අඩු වේ, සීනි සාන්ද්රණය වැඩි වේ, පුද්ගලයෙකුට දියවැඩියාව ඇති වේ.
එසේම, ඉන්සියුලින් ප්රතිරෝධය සහ හයිපර්ඉන්සුලිනෙමියාව හෘද වාහිනී පද්ධතියේ රෝග වර්ධනය සඳහා උත්තේජනය කරන සාධක වේ. ඉන්සියුලින් ක්රියාකාරිත්වය නිසා, සිනිඳු මාංශ පේශි සෛල ප්රගුණනය හා සංක්රමණය වීම, ෆයිබ්රොබ්ලාස්ට් ප්රගුණනය සහ ෆයිබ්රිනොලයිසිස් ක්රියාවලීන් නිෂේධනය කිරීම සිදු වේ. මේ අනුව, සනාල ස්ථුලතාවය සිදුවන්නේ ඊළඟ ප්රතිවිපාක සමඟ ය.
ගර්භණී ප්රතිරෝධය
ග්ලූකෝස් අණු යනු මව සහ දරුවා යන දෙදෙනාගේම මූලික ශක්ති ප්රභවයයි. ළදරුවාගේ වර්ධන වේගය වැඩිවීමේදී ඔහුගේ ශරීරයට වැඩි වැඩියෙන් ග්ලූකෝස් අවශ්ය වේ. වැදගත් දෙය නම් ගර්භනීභාවයේ 3 වන ත්රෛමාසිකයේ සිට ග්ලූකෝස් අවශ්යතා ලබා ගත හැකි ප්රමාණය ඉක්මවා යාමයි.
 සාමාන්යයෙන් ළදරුවන්ට මව්වරුන්ට වඩා අඩු රුධිර සීනි ප්රමාණයක් ඇත. ළමුන් තුළ මෙය දළ වශයෙන් 0.6-1.1 mmol / ලීටරයක් වන අතර කාන්තාවන් තුළ එය 3.3-6.6 mmol / ලීටරයකි. භ්රෑණ වර්ධනය උපරිම අගයකට ළඟා වූ විට, මව ඉන්සියුලින් සඳහා භෞතික විද්යාත්මක සංවේදීතාවයක් ඇති කළ හැකිය.
සාමාන්යයෙන් ළදරුවන්ට මව්වරුන්ට වඩා අඩු රුධිර සීනි ප්රමාණයක් ඇත. ළමුන් තුළ මෙය දළ වශයෙන් 0.6-1.1 mmol / ලීටරයක් වන අතර කාන්තාවන් තුළ එය 3.3-6.6 mmol / ලීටරයකි. භ්රෑණ වර්ධනය උපරිම අගයකට ළඟා වූ විට, මව ඉන්සියුලින් සඳහා භෞතික විද්යාත්මක සංවේදීතාවයක් ඇති කළ හැකිය.
මවගේ ශරීරයට ඇතුළු වන සියලුම ග්ලූකෝස් අත්යවශ්යයෙන්ම එය තුළට අවශෝෂණය කර කලලරූපය වෙත හරවා යවනු නොලැබේ.
මෙම බලපෑම TNF-b හි මූලික ප්රභවය වන වැදෑමහ මගින් නියාමනය කරනු ලැබේ. මෙම ද්රව්යයෙන් 95% ක් පමණ ගර්භනී කාන්තාවකගේ රුධිරයට ඇතුළු වන අතර ඉතිරිය දරුවාගේ ශරීරයට යයි. එය ගර්භණී සමයේදී ඉන්සියුලින් ප්රතිරෝධයට ප්රධාන හේතුව වන ටීඑන්එෆ්-බී මට්ටම ඉහළ යාමකි.
ළදරුවෙකුගේ උපතෙන් පසු, ටීඑන්එෆ්-බී මට්ටම වේගයෙන් පහත වැටෙන අතර සමාන්තරව ඉන්සියුලින් සංවේදීතාව යථා තත්ත්වයට පත්වේ. සාමාන්ය සිරුරේ බර ඇති කාන්තාවන්ට වඩා TNF-b වැඩි ප්රමාණයක් නිපදවන බැවින් අධික බර ඇති කාන්තාවන්ට ගැටළු ඇතිවිය හැකිය. එවැනි කාන්තාවන් තුළ, ගැබ් ගැනීම සෑම විටම පාහේ සංකූලතා ගණනාවක් සමඟ ඇත.
දරු ප්රසූතියෙන් පසුව පවා ඉන්සියුලින් ප්රතිරෝධය අතුරුදහන් නොවේ, දියවැඩියා රෝගයෙන් විශාල ප්රමාණයක් දක්නට ලැබේ. ගර්භණීභාවය සාමාන්ය නම්, ප්රතිරෝධය දරුවාගේ වර්ධනය සඳහා සහායක සාධකයකි.
නව යොවුන් වියේ දී ඉන්සියුලින් වලට සංවේදීතාව උල්ලං lation නය කිරීම
වැඩිවිය පැමිණ සිටින පුද්ගලයින් තුළ ඉන්සියුලින් ප්රතිරෝධය බොහෝ විට වාර්තා වේ. සිත්ගන්නා කරුණක් නම් සීනි සාන්ද්රණය වැඩි නොවන බවයි. වැඩිවිය පැමිණීමෙන් පසු තත්වය සාමාන්යයෙන් යථා තත්ත්වයට පත්වේ.
තීව්ර වර්ධනයේදී ඇනබලික් හෝමෝන තීව්ර ලෙස සංස්ලේෂණය කිරීමට පටන් ගනී:
- ඉන්සියුලින්
- වර්ධන හෝමෝනය.
ඒවායේ ප්රතිවිරුද්ධ ප්රතිවිරුද්ධ වුවද ඇමයිනෝ අම්ල පරිවෘත්තීය හා ග්ලූකෝස් පරිවෘත්තීය කිසිදු ආකාරයකින් පීඩා විඳින්නේ නැත. වන්දි හයිපර්ඉන්සුලීනෙමියාව සමඟ, ප්රෝටීන් නිෂ්පාදනය වැඩි දියුණු කරන අතර වර්ධනය උත්තේජනය වේ.
ඉන්සියුලින්හි පුළුල් පරාසයක පරිවෘත්තීය බලපෑම් වැඩිවිය පැමිණීම හා වර්ධන ක්රියාවලීන් සමමුහුර්ත කිරීමට මෙන්ම පරිවෘත්තීය ක්රියාවලීන්ගේ සමබරතාවය පවත්වා ගැනීමට උපකාරී වේ. එවැනි අනුවර්තන ශ්රිතයක් ප්රමාණවත් පෝෂණයකින් බලශක්ති ඉතිරිකිරීම් සපයයි, වැඩිවිය පැමිණීම වේගවත් කරයි සහ හොඳ මට්ටමේ පෝෂණයක් සහිත දරුවන් පිළිසිඳ ගැනීමට සහ බිහි කිරීමට ඇති හැකියාව.
වැඩිවිය පැමිණීම අවසන් වන විට ලිංගික හෝමෝන සාන්ද්රණය ඉහළ මට්ටමක පවතින අතර ඉන්සියුලින් සංවේදීතාව නැති වී යයි.
ඉන්සියුලින් ප්රතිරෝධක ප්රතිකාරය
ඉන්සියුලින් ප්රතිරෝධයට එරෙහි සටනක් ආරම්භ කිරීමට පෙර වෛද්යවරු රෝගියා පරීක්ෂා කරති. පූර්ව දියවැඩියා තත්වය සහ දෙවන වර්ගයේ දියවැඩියාව හඳුනා ගැනීම සඳහා රසායනාගාර පරීක්ෂණ වර්ග කිහිපයක් භාවිතා කරයි:
- A1C පරීක්ෂණය;
- නිරාහාර ප්ලාස්මා ග්ලූකෝස් පරීක්ෂණය;
- මුඛ ග්ලූකෝස් ඉවසීමේ පරීක්ෂණය.
දෙවන වර්ගයේ දියවැඩියාව A1C පරීක්ෂණයේදී 6.5% කින්ද, සීනි මට්ටම 126 mg / dl සිටද, අවසාන පරීක්ෂණයෙන් ලැබෙන ප්රති result ලය 200 mg / dl ට වඩාද සංලක්ෂිත වේ. පූර්ව දියවැඩියා තත්වයේදී, 1 දර්ශකය 5.7-6.4%, දෙවැන්න 100-125 mg / dl, දෙවැන්න 140-199 mg / dl වේ.
The ෂධ චිකිත්සාව
මෙම වර්ගයේ ප්රතිකාර සඳහා ප්රධාන ඇඟවුම් වන්නේ ශරීර ස්කන්ධ දර්ශකය 30 ට වඩා වැඩි වීම, සනාල හා හෘද රෝග ඇතිවීමේ ඉහළ අවදානමක් මෙන්ම තරබාරුකම පැවතීමයි.
ග්ලූකෝස් සංවේදීතාව වැඩි කිරීම සඳහා පහත සඳහන් drugs ෂධ භාවිතා කරනු ලැබේ:
- බිගුවානයිඩ්
මෙම drugs ෂධවල ක්රියාකාරිත්වය ග්ලයිකෝජෙනොසිස් නිෂේධනය කිරීම, අක්මාව තුළ ග්ලූකෝස් සංයෝග නිෂ්පාදනය අඩු කිරීම, කුඩා අන්ත්රය තුළ සීනි අවශෝෂණය වීම වළක්වා ගැනීම සහ ඉන්සියුලින් ස්රාවය වැඩි දියුණු කිරීම අරමුණු කර ගෙන ඇත. - ඇකාර්බෝස්
ආරක්ෂිතම ප්රතිකාර වලින් එකක්. ඇකාර්බෝස් යනු ඉහළ සුලු පත්රිකාවක් තුළ ආපසු හැරවිය හැකි ඇල්ෆා-ග්ලූකෝසයිඩේස් අවහිර කරන්නෙකි. එය පොලිසැකරයිඩ හා ඔලිගෝසැකරයිඩ ඉරිතැලීම් ක්රියාවලියට බාධා කරන අතර මෙම ද්රව්ය තවදුරටත් රුධිරයට අවශෝෂණය කර ගන්නා අතර ඉන්සියුලින් මට්ටම අඩු වේ. - Thiazolidinediones
මාංශ පේශි සහ මේද තන්තු වල ඉන්සියුලින් සංවේදීතාව වැඩි කරන්න. මෙම නියෝජිතයින් සංවේදීතාවයට වගකිව යුතු ජාන සැලකිය යුතු සංඛ්යාවක් උත්තේජනය කරයි. ප්රති result ලයක් වශයෙන්, ප්රතිරෝධයට එරෙහි සටනට අමතරව, රුධිරයේ සීනි සහ ලිපිඩ සාන්ද්රණය අඩු වේ.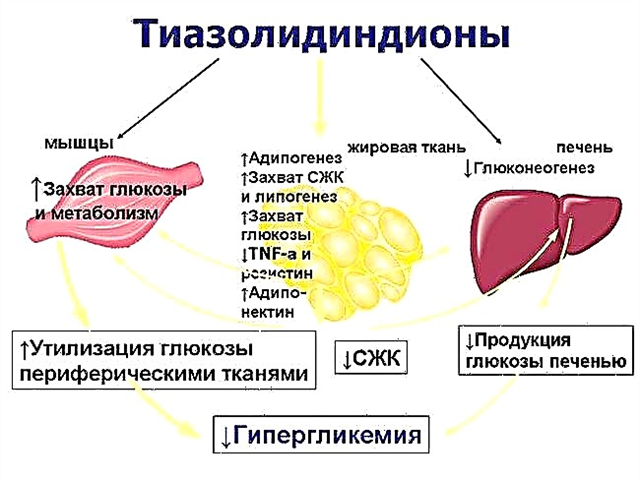
ආහාර වේලක්
ඉන්සියුලින් ප්රතිරෝධයත් සමඟ, අවධාරණය වන්නේ සාගින්න හැරුණු විට අඩු කාබ් ආහාරයකි. භාගික ආහාර වේලක් නිර්දේශ කරනු ලැබේ, දිනකට 5 සිට 7 වතාවක් විය යුතුය. දිනකට ලීටර් 1.5 ට නොඅඩු ප්රමාණවත් තරම් ජලය පානය කිරීම ද වැදගත් ය.
රෝගියාට ආහාරයට ගත හැක්කේ මන්දගාමී කාබෝහයිඩ්රේට් පමණි. එය විය හැක්කේ:
- කැඳ
- රයි පිටි මත පදනම් වූ බේක් කළ නිෂ්පාදන;
- එළවළු
- සමහර පලතුරු.
අඩු කාබ් ආහාර වේලක් සමඟ, රෝගියා නොකළ යුත්තේ:
- සුදු සහල්;
- මේද මස් සහ මාළු;
- සියලුම පැණිරස (වේගවත් කාබෝහයිඩ්රේට්);

- මාන්කු;
- අර්තාපල්;
- දුම් නිෂ්පාදන;
- බටර්;
- යුෂ
- බටර් සහ පිටි;
- ඇඹුල් ක්රීම්.
රෝගියා අනුභව කරන සියලුම ආහාරවල අඩු ග්ලයිසමික් දර්ශකයක් තිබිය යුතුය. මෙම පදය කාබෝහයිඩ්රේට් නිෂ්පාදන ශරීරයට ඇතුළු වූ පසු බිඳවැටීමේ වේගය පිළිබඳ දර්ශකයකි. නිෂ්පාදනයේ මෙම දර්ශකය අඩු වන තරමට එය රෝගියාට වඩාත් ගැලපේ.
ඉන්සියුලින් ප්රතිරෝධයට එරෙහිව සටන් කිරීම සඳහා ආහාර වේලක් සෑදී ඇත්තේ අඩු දර්ශකයක් ඇති එම ආහාර වලින් ය. මධ්යම ජීඅයි සමඟ යමක් ආහාරයට ගැනීම ඉතා කලාතුරකිනි. නිෂ්පාදිතය සකස් කිරීමේ ක්රමය සාමාන්යයෙන් GI කෙරෙහි අඩු බලපෑමක් ඇති කරයි, නමුත් ව්යතිරේක පවතී.
උදාහරණයක් ලෙස, කැරට්: එය අමු වූ විට එහි දර්ශකය 35 ක් වන අතර එය අනුභව කළ හැකිය, නමුත් තම්බා කැරට් ඉතා විශාල ජී.අයි. වන අතර එය අනුභව කිරීම කිසිසේත්ම කළ නොහැක්කකි.
පලතුරු ද ආහාරයට ගත හැකි නමුත් ඔබ දිනකට ග්රෑම් 200 කට වඩා පරිභෝජනය නොකළ යුතුය. ඔවුන්ගෙන් ගෙදර හැදූ යුෂ පිළියෙළ කිරීම අපහසුය, මන්ද පල්ප් තලා දැමූ විට තන්තු අතුරුදහන් වන අතර යුෂ ඉතා විශාල ජී.අයි.
GI කාණ්ඩ කිහිපයකට බෙදිය හැකිය:
- 50 දක්වා - අඩු;
- 50-70 - සාමාන්ය;
- 70 ට වඩා විශාලයි.
ග්ලයිසමික් දර්ශකයක් නොමැති සමහර ආහාර තිබේ. ඉන්සියුලින් ප්රතිරෝධයෙන් ඒවා අනුභව කළ හැකිද? - නැහැ. සෑම විටම පාහේ, එවැනි ආහාර වේලක ඉතා ඉහළ කැලරි අන්තර්ගතයක් ඇති අතර ඉන්සියුලින් සංවේදීතාව උල්ලං with නය කරමින් ඔබට එය අනුභව කළ නොහැක.
කුඩා දර්ශකයක් සහ විශාල කැලරි අන්තර්ගතයක් සහිත ආහාර ද තිබේ:
- සූරියකාන්ත බීජ;
- කඩල වල කර්නල්;
- ඇට වර්ග.
රෝගියාගේ පෝෂණය වෙනස් විය යුතුය. එයට මස්, පලතුරු, එළවළු තිබිය යුතුය. ග්ලූකෝස් සහිත ආහාර 15:00 ට පෙර පරිභෝජනය කිරීම රෙකමදාරු කරනු ලැබේ. සුප් වඩාත් හොඳින් එළවළු සුප් හොද්දෙන් පිසින අතර සමහර විට ද්විතීයික මස් සුප් හොද්ද භාවිතා කිරීම පිළිගත හැකිය.
අඩු කාබ් ආහාර වේලක් මත, ඔබට මෙම වර්ගයේ මස් අනුභව කළ හැකිය:
- අක්මාව (කුකුල් මස් / හරක් මස්);
- තුර්කිය කුකුළු මස්;
- චිකන්
- වල්;
- හාවා මස්;
- වටුවන් මස්;
- භාෂා.
මාළු වලින් ඔබට පයික්, පොලොක් සහ පර්චසයක් ගත හැකිය. ඒවා සතියකට අවම වශයෙන් 2 වතාවක්වත් අනුභව කළ යුතුය. මක්නිසාද යත් අශෝභන කැඳ වඩාත් සුදුසු ය. ඒවා ජලයේ තම්බා, සත්ව සම්භවය සමඟ කුළුබඩුවක් කළ නොහැකිය.
ඔබට එවැනි ධාන්ය වර්ග අනුභව කළ හැකිය:
- දුඹුරු සහල්;
- අම්බෙලිෆර්
- මුතු බාර්ලි;
- යච්කා.
සමහර විට ඔබට දුරුම් තිරිඟු වලින් සාදන ලද පැස්ටා වලට ප්රතිකාර කළ හැකිය. ප්රෝටීන වලට පෙර ඔබට දිනකට බිත්තර කහ මදය 1 ක් අනුභව කළ හැකිය. ආහාර වේලක, මේද ප්රමාණයෙන් විශාල ප්රතිශතයක් ඇති කිරි හැර, ඔබට කිරි සියල්ලම පාහේ පරිභෝජනය කළ හැකිය. එය දහවල් ආහාර ගැනීම සඳහා භාවිතා කළ හැකිය.
පහත නිෂ්පාදන හරිත ලැයිස්තුවේ ඇත:
- ගෘහ චීස්;

- කිරි
- කෙෆීර්ස්;
- ක්රීම් දහය දක්වා;
- පැණිරස නොකළ යෝගට්;
- ටෝෆු;
- රියාෂෙන්කා.
ආහාරවල සිංහයාගේ කොටස එළවළු වලින් සමන්විත විය යුතුය. ඔබට ඔවුන්ගෙන් සලාදයක් හෝ අතුරු කෑමක් සාදා ගත හැකිය.
එවැනි එළවළු වල අඩු ග්ලයිසමික් දර්ශකය:
- සුදුළූණු සහ ළූණු;
- වම්බටු
- පිපි umbers ් umbers ා
- තක්කාලි
- විවිධ වර්ගවල ගම්මිරිස්;
- Zucchini;
- ඕනෑම ගෝවා;
- නැවුම් හා වියලූ ඇට.
රෝගියා ප්රායෝගිකව කුළුබඩු හා කුළුබඩු වලට සීමා නොවේ. සිහින්ව කැපූ ළුෑනූ, බැසිල්, කහ, නිවිති, parsley, ඩිල් හෝ මාර්ග වර්ණනය ආරක්ෂිතව පිඟන් කෝප්ප වලින් වෙනස් කළ හැකිය.
ඔබගේ ආහාර වේලට ඇතුළත් කිරීම වඩාත් සුදුසුය:
- වියළි මිදි යොදයි;
- පිසිනු ලබන්නේ;
- පෙයාර්ස්

- රාස්ප්බෙරි;
- බ්ලූබෙරීස්
- ඇපල්
- ඇප්රිකොට් ඇට
- නෙක්ටරීන්.
අඩු කාබ් ආහාර වේලක් මත ඔබට විවිධ ආහාර රාශියක් අනුභව කළ හැකිය. ඔබේ ආහාර වේල රසවත් හා මධ්යස්ථ වනු ඇතැයි බිය නොවන්න.
ක්රීඩා කිරීම

ක්රීඩා කායික විද්යා ologists යින් විශ්වාස කරන්නේ ඉන්සියුලින් ප්රතිරෝධයට එරෙහිව සටන් කිරීමේ වඩාත් method ලදායී ක්රමය ශාරීරික ක්රියාකාරකම් බවයි. පුහුණුව අතරතුර, මාංශ පේශි තන්තු හැකිලීමේදී ග්ලූකෝස් ප්රවාහනය වැඩි වීම නිසා ඉන්සියුලින් සංවේදීතාව වැඩි වේ.
බර පැටවීමෙන් පසු, තීව්රතාවය අඩු වන අතර මාංශ පේශි ව්යුහයන් මත ඉන්සියුලින් සෘජුවම ක්රියාත්මක කිරීමේ ක්රියාවලිය ආරම්භ වේ. එහි ඇනබලික් හා ප්රති-කැටබලික් බලපෑම් හේතුවෙන් ඉන්සියුලින් ග්ලයිකෝජන් .නතාවයට හේතු වේ.
වඩාත් සරළව කිවහොත්, බර යටතේ ශරීරය ග්ලයිකෝජන් (ග්ලූකෝස්) අණු හැකිතාක් අවශෝෂණය කර ගන්නා අතර පුහුණුවීමෙන් පසු ශරීරය ග්ලයිකෝජන් වලින් ඉවතට දිව යයි. මාංශ පේශිවල ශක්ති සංචිත නොමැති නිසා ඉන්සියුලින් සංවේදීතාව වැඩි වේ.
මෙය සිත්ගන්නා සුළුය: දෙවන වර්ගයේ දියවැඩියාව ඇති පුද්ගලයින් සඳහා පුහුණුව කෙරෙහි අවධානය යොමු කිරීමට වෛද්යවරු නිර්දේශ කරති.
වායුගෝලීය ව්යායාම යනු ඉන්සියුලින් ප්රතිරෝධයට එරෙහිව සටන් කිරීමට හොඳ ක්රමයකි. මෙම බර පැටවීමේදී ග්ලූකෝස් ඉතා ඉක්මණින් පරිභෝජනය කරයි. මධ්යස්ථ හෝ ඉහළ තීව්රතාවයකින් යුත් හෘද ව්යායාම මගින් ඉදිරි දින 4-6 සඳහා සංවේදීතාව වැඩි කළ හැකිය. අවම වශයෙන් ඉහළ තීව්රතාවයකින් යුත් හෘද ව්යායාම 2 ක් සමඟ සතියක පුහුණුවෙන් පසු දෘශ්ය වැඩිදියුණු කිරීම් වාර්තා වේ.
පංති දිගු කාලීනව පවත්වන්නේ නම්, ධනාත්මක ගතිකතාවයන් තරමක් දිගු කාලයක් පැවතිය හැකිය. යම් අවස්ථාවක දී පුද්ගලයෙකු හදිසියේම ක්රීඩාව අතහැර දමා ශාරීරික වෙහෙස මග හැරියහොත් ඉන්සියුලින් ප්රතිරෝධය නැවත පැමිණේ.
බල භාරය
ශක්තිය පුහුණු කිරීමේ වාසිය වන්නේ ඉන්සියුලින් වලට සංවේදීතාව වැඩි කිරීම පමණක් නොව මාංශ පේශි ගොඩනැගීමයි. මාංශ පේශි ග්ලූකෝස් අණු බර උරා ගන්නා වේලාවේදී පමණක් නොව ඉන් පසුවද දැඩි ලෙස අවශෝෂණය කරන බව දන්නා කරුණකි.
ශක්තිය පුහුණු කිරීමෙන් පසු, විවේක කාලයේදී පවා ඉන්සියුලින් සංවේදීතාව වැඩි වන අතර ග්ලූකෝස් මට්ටම (මිනුම් කිරීමට පෙර ඔබ අනුභව නොකළේ නම්) අඩු වේ. බර වැඩි වන තරමට සංවේදීතා දර්ශකය වඩා හොඳය.
ශාරීරික ක්රියාකාරකම් සඳහා ඒකාබද්ධ ප්රවේශයකින් ඉන්සියුලින් ප්රතිරෝධය වඩාත් හොඳින් ඉවත් කරනු ලැබේ. හොඳම ප්රති result ලය වාර්තා වන්නේ විකල්ප වායුගෝලීය හා ශක්තිය පුහුණු කිරීමෙනි. උදාහරණයක් ලෙස, ඔබ සඳුදා, බදාදා, සිකුරාදා සහ ඉරිදා දිනවල ව්යායාම් ශාලාවට යන්න. සඳුදා සහ සිකුරාදා දිනවල හෘද රෝග කරන්න (නිදසුනක් ලෙස, පැනීම, ගුවන්යානා, පාපැදි පැදීම), බදාදා සහ ඉරිදා දිනවල බරක් සහිතව ව්යායාම කරන්න.
නිගමනය
වැඩිවිය පැමිණීම හෝ ගැබ් ගැනීම වැනි ක්රියාවලීන්ගේ පසුබිමට එරෙහිව ඉන්සියුලින් ප්රතිරෝධය වර්ධනය වුවහොත් එය ආරක්ෂිත වේ. වෙනත් අවස්ථාවල දී, මෙම සංසිද්ධිය භයානක පරිවෘත්තීය ව්යාධි විද්යාවක් ලෙස සැලකේ.
රෝගය වර්ධනය වීමට නිශ්චිත හේතු සඳහන් කිරීම දුෂ්කර ය, කෙසේ වෙතත්, අධික බර සහිත පුද්ගලයින් එයට බෙහෙවින් නැඹුරු වේ. මෙම අක්රියතාව බොහෝ විට විචිත්ර රෝග ලක්ෂණ සමඟ නොගැලපේ.
ප්රතිකාර නොකළහොත් ඉන්සියුලින් සංවේදීතාව උල්ලං violation නය කිරීම දියවැඩියා රෝගයට හා හෘද වාහිනී පද්ධතියේ විවිධ රෝග වලට හේතු විය හැක. අක්රියතාවයට ප්රතිකාර කිරීම සඳහා ations ෂධ, ශාරීරික ක්රියාකාරකම් සහ විශේෂ පෝෂණය භාවිතා කරනු ලැබේ.